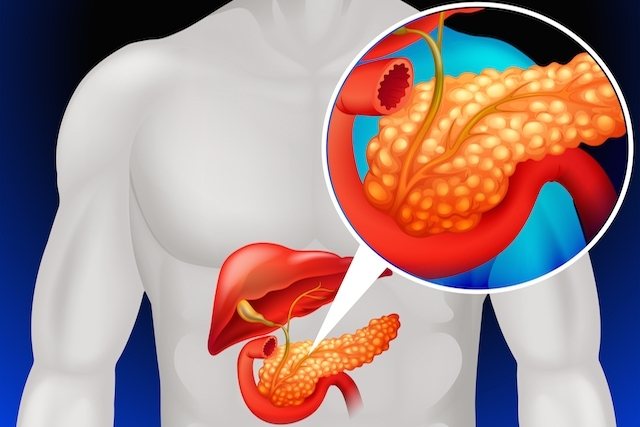
Поджелудочная железа является обязательным участником нормального пищеварения. Она продуцирует ферменты, которые способствуют расщеплению органических веществ: белков, углеводов и жиров. Кроме этого, данный орган выделяет гормон инсулин. Он способствует нормальному функционированию тела человека в целом, а также поддерживает нормальный уровень глюкозы в крови. Под воздействием некоторых вредных факторов функции органа нарушаются, что ведёт к определённым нарушениям и развитию соответствующей симптоматики.
Значение поджелудочной железы в организме
Чтобы понять, почему возникают определенные признаки проблем с поджелудочной железой, необходимо разобраться, какое значение в организме данного органа, и какие функции он выполняет.
Как уже было отмечено выше, поджелудочная железа — орган смешанной секреции. Выполняя функцию железы внутренней секреции, она выделяет три основных гормона:
- инсулин — снижает концентрацию глюкозы в крови, облегчает ее утилизацию клетками, повышает синтез белка и уменьшает распад жиров;
- глюкагон — полная противоположность инсулина, повышает уровень глюкозы, увеличивает распад белков и жиров, поэтому глюкагон еще называют контринсулярным гормоном;
- соматостатин — подавляет синтез гормонов гипофиза (соматотропного и тиреотропного).
Внешняя секреция поджелудочной железы характеризуется выработкой следующих ферментов:
- амилаза — необходима для усвоения углеводов, расщепляет полисахариды до моносахаридов (глюкозы и фруктозы);
- трипсин — расщепляет белки до аминокислот;
- липаза — необходима для всасывания жиров.
Из перечисленных выше основных функций поджелудочной железы следует, что проблемы с ней в первую очередь приведут к нарушению пищеварения. А при более длительном течении заболевания присоединяется еще и нарушение белкового и углеводного обмена.
Читайте также: Что такое острый геморрой и как снять боль в домашних условиях

Виды заболеваний
К заболеваниям этого важного органа относят:
- Муковисцидоз — заболевание, передающееся по наследству. Железа вырабатывает слишком густой секрет, забивающий протоки. В результате чего он не выходит в двенадцатиперстную кишку и начинает переваривать ткани самого органа. Характерными признаками этого заболевания являются боль и схватки в области кишечника, а также выступание на кожных покровах солей кристаллов.
- Киста представляет собой полое образование внутри железы, которое нарушает процесс ее работы, при этом ферменты не выделяются в достаточном количестве. Заболевание сопровождается повышением температуры.
- Камни в поджелудочной — достаточно распространенная проблема, которая может возникнуть при нарушении обмена веществ, гормональном дисбалансе, злоупотреблении алкоголем и сигаретами, а также при патологических изменениях пищеварительного тракта. Может появиться желтый оттенок кожи, боль в пояснице или животе.
- Панкреонекроз провоцирует отмирание клеток, что непременно сопровождается острой болью или даже болевым шоком.
- Рак — одно из самых опаснейших заболеваний. На ранней стадии его можно диагностировать с помощью УЗИ. На поздних стадиях человек буквально «сгорает» на глазах.
- Панкреатит — воспаление слизистой оболочки поджелудочной. Это процесс закупоривания органа вырабатываемыми им ферментами, который порождает чрезмерное их скопление и раздражение внутренних тканей органа. Из-за появления воспалительного процесса затрудняется синтез ферментов.
Выделяют острый и хронический панкреатит. В первом случае необходима срочная госпитализация. Основные признаки: сильная боль, изжога, тошнота, отрыжка, чрезмерное газообразование, жидкий стул. Также может наблюдаться большая потеря веса при панкреатите. Это нормально не сможет отразиться на протекании столь тяжелой болезни. Скорее, наоборот, обострит этот процесс. (Зачастую потерей веса сопровождается такая болезнь, как сахарный диабет.)
Хронический панкреатит может на ранних этапах особо не проявляться. Иногда сопровождается слабыми болями. Если вовремя не забить тревогу, это заболевание может перерасти в панкреонекроз, который несет большую опасность для жизни человека.
Сахарный диабет характеризуется слабой выработкой инсулина и повышением уровня сахара в крови. Сопровождается ощущением жажды и зудом кожных покровов. Если пациент вовремя не получает дозу инсулина, у него начинается обильное выделение пота, учащается сердцебиение, появляется сильное чувство голода. Симптомы при сахарном диабете таковы: мышечная слабость, онемение конечностей, чрезмерная потеря веса (либо, наоборот, избыточный вес), частое мочеиспускание, чувство жажды.
Помимо этого, признаками проблем с поджелудочной железой могут выступать также сопутствующие симптомы, которые чаще всего указывают на наличие сахарного диабета:
- Постоянная усталость.
- Сухость во рту (не проходит даже при большом употреблении жидкости).
- Ухудшение зрения и слуха.
- Ухудшение свертываемости крови.
- Покалывание конечностей.
Задаваясь вопросом, чем лечить поджелудочную железу при сахарном диабете, необходимо, прежде всего, выявить тип заболевания, в зависимости от которого и назначается лечение.
Возможные заболевания
Наиболее часто встречающиеся причины возникновения проблем с поджелудочной железой представлены ниже:
- Панкреатит — воспаление ткани железы, может быть острым и хроническим. Наиболее характерно для взрослых, редко встречается у детей.
- Новообразования — доброкачественные и злокачественные опухоли.
- Сахарный диабет — разрушение клеток поджелудочной железы, участвующих в синтезе инсулина, или нарушение чувствительности тканей к инсулину.
- Функциональные расстройства железы — нарушение функции органа при отсутствии анатомических изменений.
- Аномалии строения — часто встречающаяся причина проблем с поджелудочной железой у ребенка.
Чем опасно нарушение работы поджелудочной железы?
Наиболее распространенным заболеванием среди взрослых является панкреатит – воспалительный процесс в поджелудочной железе, который может протекать в острой или хронической форме. При остром панкреатите клетки железы буквально «расплавляются», по мере прогрессирования воспалительный процесс затрагивает более глубокие ткани, развивается некроз, нарушается и строение, и функции органа.
При хронической форме болезнь не столь агрессивна, однако происходят необратимые изменения в самой железе, клетки которой заменяются соединительной тканью, выработка пищеварительных ферментов становится невозможной. В результате развиваются патологии кишечника, также одним из наиболее распространенных является сахарный диабет. Кроме того, нельзя исключить развитие таких серьезных заболеваний, как киста, абсцесс и даже рак поджелудочной железы.
Общие признаки болезней поджелудочной железы
Несмотря на разнообразие происхождения заболеваний этого органа, можно выделить ряд основных признаков, которые характерны для любой проблемы с поджелудочной железой:
- Боли в левом подреберье, часто имеющие опоясывающий характер и отдающие в спину. Интенсивность боли увеличивается при нарушении диеты, пальпации живота. В зависимости от патологии они могут быть разной интенсивности, постоянные или схваткообразные. Боль — основной симптом проблем с поджелудочной железой у взрослых, который заставляет обратиться больного за врачебной помощью.
- Диспепсические проявления. Эта группа симптомов развивается при недостаточности внешней секреции поджелудочной железы, проявляется запором и диареей, тошнотой и рвотой.
- Снижение аппетита, а вследствие похудение и истощение организма.
Остальные симптомы более специфичны, поэтому будут рассмотрены в контексте отдельных заболеваний данного органа.
Стоит также отметить, что признаки заболеваний могут отличаться в зависимости от тяжести патологии, ее причины, однако они никак не зависят от половой принадлежности. Симптомы проблем с поджелудочной железой у женщин и у мужчин одинаковы.
Что влияет на состояние поджелудочной железы?
Первенство среди негативных факторов, способных привести к нарушению работы поджелудочной железы, принадлежит алкоголю. Злоупотребление алкогольными напитками приводит к воспалительному процессу, в результате чего ткань железы перерождается. Кстати, не существует прямой связи между длительностью злоупотребления алкоголем и развитием болезни.
Читайте также: Холецистит у детей – как лечат воспалительный процесс в желчном пузыре
Также среди причин, приводящих к заболеванию, следует выделить сопутствующие болезни, например, наличие камней в желчном пузыре, инфекции или травмы. Кроме того, спровоцировать развитие заболевания может прием некоторых медикаментозных средств или аллергические реакции, в том числе на пищевые продукты или на препараты бытовой химии.
Неблагоприятными факторами, наличие которых может привести к заболеванию, являются частые стрессовые ситуации или депрессии, во время которых изменяется процесс сокоотделения.
Панкреатит: общие понятия
Воспаление поджелудочной железы или панкреатит — частая проблема расстройств пищеварения у взрослых. Данная патология может протекать остро или хронически. Острый панкреатит у взрослых возникает вследствие злоупотребления алкоголем, нарушения диеты. Однако эта проблема может возникнуть также и у детей. Чаще всего в детском возрасте поджелудочная воспаляется вследствие вирусных инфекций (эпидемический паротит), врожденных патологий (муковисцидоз), повреждения железы определенными медикаментами.
Хронический панкреатит чаще всего является следствием недолеченного острого. Он возникает при несвоевременном обращении больного за медицинской помощью, несоблюдением больным диеты и недобросовестном приеме медикаментов.
Воспалительные процессы в железе возникают вследствие закупорки протоков, что приводит к повышению давления в их каналах. Через определенное время протоки повреждаются, и их содержимое вместе с ферментами выходит в кровь, травмируя при этом клетки поджелудочной. Возникает отмирание участков железы (панкреонекроз). В крови ферменты накапливаются в избыточном количестве (ферментемия), что токсично воздействует на внутренние органы.
Лечение
При нарушении работы органа проводится лечение, включающее в себя медикаментозные средства и соблюдение правильного рациона. Если у вас резко возникли симптомы заболевания железы, а обратиться за медицинской помощью в срочном порядке нет возможности, стоит соблюдать голод, чтобы разгрузить пищеварительный тракт и позволить органу отдохнуть. Прежде всего, больные должны соблюдать рекомендации, касающиеся питания. Есть нужно часто, но понемногу. Пища должна быть тёплой, стоит отказаться от горячих и холодных блюд.
Панкреатит: симптомы
Какие же симптомы проблем с поджелудочной железой у взрослых наиболее характерны? Справедливы все вышеперечисленные клинические проявления: боль в подреберье, диспепсические проявления, снижение аппетита и похудение.
Стоит отметить, что при остром панкреатите боль чрезвычайно выражена. Она возникает остро при нарушении питания (употреблении алкоголя, большого количества жирной и жареной пищи). Боль охватывает весь верхний отдел живота, отдавая в спину. Облегчается в сидячем положении, со спущенными ногами. Болезненные ощущения сопровождаются тяжелым общим состоянием больного: снижением артериального давления, учащением пульса, потливостью и слабостью.
При хроническом панкреатите боль не такая интенсивная, она приобретает тянущий или давящий характер. Здесь на первое место выходят явления диспепсии: понос, чередующийся с запором, тошнота и рвота. Характерно появление жирного стула, который тяжело смыть. Эти симптомы возникают из-за нарушения переваривания белков, жиров и углеводов. Необработанные питательные вещества выходят вместе с калом.
Также при хроническом течении заболевания характерно чередование периодов обострения с ремиссией. При ремиссии состояние больного удовлетворительно, нет болей и диспепсических проявлений.
Симптомы
Практически при любом заболевании, которое распространяется на поджелудочную железу, возникают следующие клинические признаки:
- Боль. Она локализуется в эпигастральной области, может затрагивать пупок, имеет опоясывающий характер. В большинстве случаев симптом связан с погрешностями в диете или употреблением алкоголя. Во время болевых приступов больной пытается занять положение, при котором его состояние хоть немного улучшится.
- Пожелтение глазных яблок, кожи.
- Диспепсические расстройства. Пациенты жалуются на вздутие живота, тошноту, рвоту, понос, ощущение тяжести.
- Резкая гипертермия.
- Сыпь на коже в виде пятен в области проекции органа.
Если проблема связана с расстройством продуцирования инсулина и имеет место развитие сахарного диабета, развиваются следующие патологические проявления:
- Сильная жажда, которая не проходит после употребления жидкости.
- Резкая и стойкая потеря массы тела.
- Расстройство зрения, слуха.
- Ощущение колючек в конечностях.
- Снижение свёртываемости крови, что проявляется кровотечениями даже при незначительных повреждениях.
- Постоянная слабость, усталость без видимой на то причины.
Если у вас наблюдаются какие-то из вышеперечисленных симптомов, стоит обратиться за консультацией к специалисту для проведения диагностики и лечения проблемы. Запускать болезни поджелудочной железы нельзя, так как орган контролирует множество важных для жизни процессов. При их нарушении могут грозить осложнения со стороны других органов, и даже летальный исход.
Панкреатит: диагностика
Перечисленные выше симптомы должны заставить больного заподозрить наличие проблемы с поджелудочной железой, что требует непременного обращения за врачебной помощью и, возможно, дальнейшей госпитализации.
При диагностике панкреатита эталонным методом является лабораторное определение фекальной эластазы-1 — фермента, вырабатываемого поджелудочной. Уменьшенная концентрация данного вещества в кале свидетельствует о внешней недостаточности поджелудочной железы. Кроме того выполняются методы для визуализации этого органа. Применяется ультразвуковая диагностика, компьютерная томография, магнитно-резонансная томография.
Читайте также: Лигирование геморроидальными кольцами: плюсы и минусы, последствия
Методы лечения
Известно, что существует множество различных факторов, которые могут стать причиной проблем с поджелудочной железой. Симптомы и лечение заболеваний может определить врач на основании результата УЗИ, томографии и анализов. В зависимости от характера заболевания и его стадии назначают конкретное медикаментозное или хирургическое лечение.
Обязательная диета
Однако, главную роль в борьбе с такими заболеваниями играет строжайшая диета. От ее соблюдения зависит порой жизнь человека. Необходимо также исключить все вредные привычки, такие как употребление алкоголя и курение. Люди, имеющие эти привычки, находятся на первом месте в группе риска возникновения тяжелых заболеваний этого органа.
Соблюдая диету, необходимо отказаться от некоторых продуктов:
- жирная и жареная пища;
- сладости, кофе, шоколад;
- блюда, приготовленные во фритюре;
- жирное мясо и птица;
- сливки, сыр и молоко;
- алкоголь и газированные напитки;
- острые и кислые продукты;
- сдоба и кондитерские изделия;
- грибы.
Эти продукты являются слишком тяжелыми для переваривания. Их следует полностью исключить из своего рациона.
Рекомендованы к употреблению при различных заболеваниях поджелудочной следующие продукты:
- свежие овощи и фрукты;
- хлеб из отрубей;
- диетические виды мяса и птицы (без кожи);
- яйца и бобовые (фасоль).
Панкреатит: лечение
Лечение и симптомы проблем с поджелудочной железой находятся в неразрывной связи. Ведь облегчение боли и уменьшение диспепсических проявлений — задача №1 при лечении панкреатита.
Для уменьшения болевых ощущений применяются спазмолитики («Дротаверин», «Папаверин»), анальгетики («Анальгин», «Баралгин»). Применение наркотических анальгетиков при панкреатите («Морфин») строго запрещено, так как они вызывают спазм протоков поджелудочной, что еще больше препятствует оттоку секрета из железы в кишечник.
Необходимо также возместить те ферменты, синтез которых нарушился в поджелудочной. Для этого применяют заместительную ферментную терапию. Это отдельная группа препаратов, содержащих в себе ферменты поджелудочной (липазу, амилазу, трипсин). К ним относятся «Креон», «Панкреатин».
Еще одним звеном в лечении проблем поджелудочной железы является угнетение активности ферментов, которые выходят в кровяное русло. Для этого применяется препарат «Контрикал».
Особое внимание также следует уделить питанию при заболеваниях поджелудочной, однако о нем пойдет речь в соответствующем разделе.
Общие сведения
Расположение поджелудочной железы (рисунок)
Как узнать, что у меня проблемы с поджелудочной железой?
Обычно пациенты испытывают опоясывающую боль в животе, которая может достигать и области спины, так как поджелудочная железа находится в задней части брюшной полости. Приступы могут быть неожиданными и очень сильными (в случае острого панкреатита), повторяющимися (в случае хронического), или же они могут постепенно усиливаться в течение продолжительного времени (в случае опухолей в поджелудочной железе). Также симптомами нарушения работы органа могут быть проблемы с пищеварением — диарея, вздутие живота и чувство ощущение тяжести в желудке — или сахарный диабет, вызываемый недостаткпм инсулина.
Каковы самые распространенные симптомы?
Острый панкреатит — внезапно возникшее воспалительное заболевание поджелудочной железы. Наиболее частыми причинами развития острого панкреатита служат алкоголь, заболевания желчного пузыря и 12-перстной кишки. Они вызывают затруднение оттока секрета в протоки поджелудочной железы, что приводит к повышению давления в них. Ферменты поджелудочной железы, очень активные, проникают в ткань железы, начинается как бы «самопереваривание» ее клеток, возникает бурный воспалительный процесс. Развиваются отек и кровоизлияния в ткань железы (см. схему).
Начало заболевания обычно острое. Провоцирующими факторами могут быть употребление алкоголя, прием жирных блюд, просто обильная еда. Основной признак острого панкреатита — боль. Она возникает в подложечной области, левом и правом подреберьях, бывает опоясывающей. Боль отдает в спину, левую половину грудной клетки, боковые и нижние отделы живота. Боль очень сильная, сверлящая и с большим трудом удается ее снимать. Боль облегчается в положении сидя, наклонившись вперед с подтянутыми ногами. Боль сопровождается тошнотой, многократной рвотой, которая не приносит облегчения. Страдает также общее состояние — снижается кровяное давление, очень частый пульс.
В таких ситуациях вызывается «Скорая помощь». Больной обычно госпитализируется. В больнице проводится энергичное лечение до улучшения состояния.
Поджелудочная железа любит полноценное, рациональное и регулярное питание. Ежедневно включайте в свой рацион тушеные овощи — морковь, капусту, кабачки и т.д. Хлеб лучше употреблять вчерашний бездрожжевой. Благоприятно воздействует на работу поджелудочной железы употребление достаточного количества минеральной воды с щелочной реакцией.
Как определить, что «просыпается» поджелудочная железа?
Через неделю в рацион можно добавлять слизистые супы и редкие каши (пшенную запрещено), паровые котлеты из нежирных сортов мяса, отварную нежирную рыбу, картофельное пюре, сырковую массу, кисель, кефир, слабый чай, отвар шиповника и черной смородины, сухари из пшеничной муки высшего сорта.
Диета предусматривает исключение на длительный срок следующих продуктов:
- все жареные на масле блюда;
- копчености;
- маринованные и консервированные продукты, соления;
- сало;
- сметана и сливки;
- сдоба;
- алкогольные напитки, кофе, шоколад.
Больные с панкреатитом должны строго придерживаться диеты в течение года. Кушать часто и не переедать. Пищу принимать в теплом виде. Вообще, каждый больной старается сам подобрать себе такую диету, которая бы не вызывала рецидивы, ведь мы все разные и каждый по-своему реагирует на одни и те же продукты.
- острое, копченое, жареное, жирное, кислое, приправы, специи, консервы, соленья, маринады;
- свежие овощи, фрукты, ягоды, соки;
- высокоферментные бульоны (рыбный, мясной, грибной, наваристый овощной);
- продукты с повышенным содержанием белка;
- твердые жиры (к примеру, сало, колбаса);
- сахароза (всевозможные сладости, особенно шоколад и мороженое);
- холодные и газированные напитки, крепкий чай;
- свежеиспеченный хлеб.
Итак, поджелудочной железе сейчас необходим покой, что обеспечивается в том числе соответствующим питанием. Это делается для того, чтобы облегчить переваривание пищи детским организмом, однако при этом должны восполняться энергетические затраты. Так чем же тогда кормить больного малыша? Это должна быть легкая питательная пища:
Как проявляется?
Основной симптом острого панкреатита — сильнейшая боль в верхней части живота (подложечная область, правое или левое подреберье), как правило, опоясывающего характера. Боли не снимаются спазмолитиками и анальгетиками. Часто отмечается рвота, нарушение стула, слабость, головокружение. В биохимическом анализе крови при панкреатите уровень альфа-амилазы повышен в 10-тки раз. Основные признаки панкреатита на УЗИ (ультразвуковом исследовании) поджелудочной железы — изменение формы и неровность краев, может быть наличие кист.
Если вы обнаружили у себя признаки заболевания поджелудочной железы, нужно незамедлительно принять меры. Обеспечьте режим абсолютного голодания хотя бы на 24 часа. Пейте большое количество минеральной воды с достаточным содержанием щелочей. Для облегчения болей приложите пузырь со льдом в район проекции поджелудочной железы — немного выше и левее пупка.
Таблетки назначает только врач, но для снятия болевого синдрома и спазмов вы можете принять но-шпу или папаверин. Вызовите доктора на дом, а если боли острые, вызывайте скорую помощь. Другие препараты не могут применяться без контроля специалиста.
Помните о том, что симптомы заболевания появляются не просто так. Они говорят о начале процесса омертвения тканей в организме. Так, признаки рака поджелудочной железы, которые могут повлечь за собой полное удаление органа, тоже начинаются с болей.
Острый панкреатит лечит исключительно хирург. После облегчения приступа именно он сможет подсказать вам, как восстановить нормальное состояние органа. Если панкреатит переходит в хроническую форму, вам следует обратиться к терапевту. Скорее всего, он назначит комплексное лечение всего желудочно-кишечного тракта, в том числе при наличии острого и хронического гастрита, желчнокаменной болезни.
Читайте также: Симптомы и диагностика язвы желудка: как выявить заболевание
Заболевания у детей
Проблемы поджелудочной железы у детей могут быть как врожденного, так и приобретенного характера.
Среди врожденных заболеваний выделяют такие патологии:
- эктопия железы;
- раздвоение поджелудочной железы;
- аннулярная (кольцевидная) железа;
- врожденное снижение активности липазы (синдром Шелдона-Рея);
- врожденный дефицит амилазы;
- изолированное снижение активности трипсиногена;
- генерализованная панкреатическая недостаточность.
Среди приобретенных проблем с поджелудочной железой выделяют:
- вирусный острый панкреатит;
- муковисцидоз;
- лекарственный панкреатит;
- травматический панкреатит;
- панкреатит при заболевании Шенлейна-Геноха;
- панкреатит при избыточном питании.
Клинические проявления и лечение детских панкреатитов принципиально не отличаются от таковых во взрослом возрасте. Главным в данном случае является определение причины воспаления поджелудочной и ее устранение.
Поэтому ниже мы разберем те проблемы поджелудочной железы, которые специфичны именно для детского возраста.
Прочие синдромы
- Неврастенический синдром.Развивается при хроническом панкреатите и проявляется общей слабостью, вспыльчивостью, расстройствами сна, головной болью. У пациента повышается утомляемость, снижаются внимание и память, наблюдается двигательная заторможенность.
- Диспепсический синдром.Проявляется изменением аппетита, рвотой, отрыжкой, слюнотечением, урчанием в животе, метеоризмом.
- Холестатический синдром.Характеризуется увеличением печени, развитием желтухи и зуда.
- Панкреатокардиальный синдром.Проявляется снижением артериального давления, приглушенностью тонов сердца, учащенным сердцебиением, экстрасистолией.
- Тромбогеморрагический синдром.Характеризуется образованием тромбов в церебральных, коронарных и легочных сосудах, а также в портальной системе.
Внимание! Статьи на нашем сайте носят исключительно информационный характер. Не прибегайте к самолечению, это опасно, особенно при заболеваниях поджелудочной. Обязательно проконсультируйтесь с врачом! Вы можете записаться онлайн на прием к врачу через наш сайт или подобрать врача в каталоге.
Муковисцидоз: общие понятия
Муковисцидоз — это наследственное заболевание, которое может проявляться как сразу после рождения ребенка, так и через несколько лет, что зависит от степени тяжести заболевания. При данной патологии поражаются практически все органы и системы организма.
Оно возникает вследствие нарушения обмена хлора между клетками и пространством вокруг них, что приводит к увеличению вязкости секрета, выделяемого железой. Данный секрет накапливается и закупоривает протоки поджелудочной железы, вызывая ее воспаление. Это приводит к тяжелой внешнесекреторной недостаточности.
Причины возникновения патологий
Появление дискомфорта или болезненных ощущений в левой стороне может свидетельствовать о развитии патологий поджелудочной железы. Существует много болезней, способных нарушить функционирование данного органа, но далеко не все люди имеют представление, как именно болит поджелудочная. Под воздействием различных факторов могут возникнуть воспалительные процессы, поражающие ткани органа, или развиться острый панкреатит.
Поджелудочная железа
К наиболее распространенным причинам возникновения болезней поджелудочной железы относятся:
Причины острого панкреатита
На заметку! При развитии патологий поджелудочной железы больной сталкивается с ярко выраженными симптомами, так как организм сразу же подает соответствующие сигналы об этом. Такое состояние сопровождается целым рядом сопутствующих симптомов.
Острый панкреатит
Изолированная ферментная недостаточность
Проблемы поджелудочной железы у детей могут возникать вследствие изолированной недостаточности одного из трех ферментов: липазы, трипсина или амилазы.
Липазная недостаточность характеризуется наличием диареи и жирного стула. При диагностике с помощью копрограммы определяется большое количество непереваренного жира в кале (стеаторея). Также уменьшается количество фекальной эластазы-1.
Возможно изолированное нарушение выработки амилазы, что характеризуется наличием диареи с непереваренным крахмалом (амилореей). Также возможна недостаточность трипсина, при которой возникает диарея с включениями белка (креатореей). Нарушение всасывания белка приводит к снижению его количества в организме (гипопротеинемии), что способствует развитию массивных отеков.
Эта патология, к счастью, достаточно редка, однако о ней стоит знать и помнить при диагностике проблем с поджелудочной железой у детей.
Особенности терапии
При диагностировании нарушений работы поджелудочной железы больному назначают комплексное лечение, которое включает прием препаратов и соблюдение диеты. Из медикаментов чаще всего назначаются «Ранитидин», «Квамате» и «Омепразол» – это эффективные лекарственные препараты, стимулирующие выработку желудочного сока. Для снятия болевого синдрома назначаются спазмолитические препараты («Но-Шпа», «Папаверин», «Дротаверин» и т. д.).
«Омепразол»
Также при лечении поджелудочной железы, если патология распространилась на желчевыводящие пути, врач может назначить «Уролесан» или ферментативные препараты – «Панзинорм», «Панкреатин», «Креон».
«Панкреатин»
На протяжении всего терапевтического курса при болезнях поджелудочной железы, а также при лечении всех гастроэнтерологических заболеваний, больной должен соблюдать особую диету. Она заключается в ограничении количества вредных продуктов в рационе, таких как:
- алкоголь;
- крепкий кофе и чай;
- кисломолочные продукты повышенной жирности;
- вареные яйца;
- сладости (шоколад, конфеты, выпечка);
- жирная, острая и жареная пища.
Во время лечения нужно соблюдать специальную диету
Также из рациона нужно исключить некоторые овощи (щавель, бобовые, редис, свежая капуста). Вместе с этим рекомендуется ежедневно употреблять нежирные сорта рыбы и мяса, запеченные фрукты и овощи, сухари, рассыпчатые каши, мед, компот, кисель. Все блюда должны быть приготовлены на пару или в отварном виде. Рекомендуемая температура пищи для употребления – 30-38 градусов.
Рекомендуется употреблять мед
Диетотерапия
Отдельное внимание нужно уделить диете при лечении заболеваний поджелудочной железы. При лечении болезней этого органа больным рекомендуется употребление следующих блюд:
- белый хлеб;
- легкие супы на овощном бульоне;
- нежирные виды мяса: кролик, курица, индейка, нежирные куски говядины, приготовленные на пару, отваренные или запеченные;
- овощи в любом виде, за исключением обжаренных;
- молочные продукты;
- жиры растительного происхождения — растительное масло, допускается небольшое количество сливочного масла;
- не более одного яйца в день;
- среди сладостей допускается только употребление фруктов, компота, меда;
- среди напитков следует отдать предпочтение чаю, отвару из шиповника.
При коррекции питания при проблемах с поджелудочной железой запрещается употребление таких продуктов:
- жирное мясо и рыба;
- жаренные блюда;
- копченные блюда;
- копчености и пряности;
- выпечка, конфеты, шоколад;
- алкоголь.
Соблюдение данной диеты в комплексе с медикаментозным лечением поможет избавиться от проблем с поджелудочной железой!
Диагностика и лечение
Диагноз заболевания поджелудочной железы ставится на основании подробного анамнеза. Для уточнения диагноза могут быть назначены анализы крови (общий и биохимический), мочи и кала. Увеличение числа лейкоцитов и скорости оседания эритроцитов указывают на присутствие воспалительного явления в железе.
Важная информация: Где находится поджелудочная железа у человека и как она болит
Большой информативностью обладает и биохимическое исследование состава крови на предмет содержания ферментов. Для острого воспаления поджелудочной характерным является повышенная активность эластазы. В анализе мочи наиболее специфичным показателем патологии поджелудочной железы является повышение активности амилазы, присутствие кетоновых тел и сахара. Анализ кала при патологиях поджелудочной выявляет наличие остатков жирной пищи, мышечных волокон, углеводов.
Распространенным инструментальным методом обследования поджелудочной на сегодняшний день является УЗИ. Этот способ позволяет оценить размеры, форму, плотность органа, выявить патологии протоков, определить наличие новообразований и камней. Кроме этого, для диагностики патологии могут быть использованы рентгенография, компьютерная и магнитно-резонансная томография (КТ и МРТ).
Так как патология поджелудочной железы негативно сказывается на многих жизненно важных процессах в организме при появлении ее малейших признаков необходимо незамедлительное лечение. Воспаление в легкой форме легко поддается лечению, и за короткий период времени наступает облегчение состояния. Тяжелые формы воспаления требуют более длительного лечения. При диагностике различных новообразований или закупорке протоков камнями назначается хирургическое вмешательство. Параллельно обязательно проводится лечение и сопутствующих или провоцирующих патологий.
При остром приступе панкреатита в первую очередь рекомендуется обеспечить покой органу за счет голодания. Несколько суток можно пить только кипяченую или слабощелочную минеральную воду.
Для снятия острого воспаления назначаются антибиотики: Ципролет, Ампиокс, Ципрофлоксацин, Доксициклин. Спазмы купируются Атропином, Но-Шпой или Гастроцепином. При сильно выраженном болевом синдроме назначаются обезболивающие Баралгин, Ибупрофен. Если присутствует тошнота или рвота назначается Церукал или Метоклопрамид. Нарушение секреторной функции стабилизируется назначением ферментосодержащих препаратов Фестал, Панкреатин, Креон, Вигератин.
Практикуется лечение панкреатита средствами гомеопатии.Хотя этот процесс занимает более длительное время, он оказывает общеукрепляющее действие на организм, а при внимательном и ответственном подходе позволяет полностью избавиться даже от хронического панкреатита.
При возникновении проблем с поджелудочной железой обязательно специальное питание — строжайшая диета с исключением жирной, жареной, острой пищи, особенно спиртных напитков. Рекомендуется исключить из рациона и растительные продукты, богатые органическими кислотами, например, шпинат, щавель, редьку, редис, гранат и квашеную капусту. Следует воздержаться также от употребления шоколада, кофе, какао, цельного молока, бобовых и грибов. Блюда, разрешенные при панкреатите, должны быть вареными или приготовленными на пару. Употреблять еду желательно только в теплом виде, так как холодные и горячие блюда могут спровоцировать обострение состояния.
Питание дробное — 5-6 раз в день и маленькими порциями.
Твердая пища должна быть измельчена. После снятия острого состояния разрешается употреблять нежирное мясо, рыбу, курицу, печеные и вареные овощи, вчерашний хлеб и сухари. В рацион должны входить различных крупы, из которых наиболее ценны гречневая и овсяная. Очень полезна морковь, которую можно употреблять как в сыром виде, так и составе блюд.
Важная информация: Что показывает МРТ диагностика поджелудочной железы
Читайте также: Как определить наличие спаек кишечника?Симптомы и народная медицина
Как устранить симптомы при проблемах с поджелудочной
Лечебное голодание при панкреатите
Если боли появились внезапно и впервые, нужно на несколько дней отказаться от еды, пить только минералку, щелочную воду. Далее кушать только измельченные продукты, приготовленные на пару, либо в отварном, про-тушенном виде. Пища должна быть только теплой. Важно защитить поджелудочную от агрессивного воздействия горячей либо холодной еды, перейти на более щадящее питание для нормализации функциональности данного органа.
Если появились проблемы с железой лечение направлено на устранение симптомов, нормализацию состояния больного. Патологические изменения в поджелудочной железе быстро прогрессируют, поэтому важно принять меры по устранению недуга на ранней стадии его развития. Если появились первые симптомы, то с походом к врачу не стоит медлить.
Медикаменты при панкреатите
Конечно, при обострениях восстановить функции поджелудочной невозможно, поэтому среди лекарственных препаратов врач может назначить НПВС, антациды, спазмолитики, прокинетики. При обострениях, панкреатите больные подлежат госпитализации для купирования приступов, находятся под постоянным наблюдением врача.
Для приглушения желудочной секреции – прием Омеза, ингибиторов (ланзапы, нольпазы, рабепразола). Если ферменты слишком активны – вводится внутривенно Гордокс. Если постоянная рвота и понос привели к обезвоживанию, то вводится раствор Рингера изотонический.
Нельзя принимать ферменты при обострении, сильных болях. Только при стихании воспаления врач назначит как принимать панкреатин до еды или после для помощи пищеварению.
Как вылечить паталогии железы?
При обращении к врачу вы должны будете пройти все диагностические мероприятия лабораторного и клинического характера. После чего врач поставит точный диагноз и назначит комплексное индивидуальное лечение. Оно полностью будет зависеть от:
- Формы болезни;
- Стадии заболевания;
- Личной непереносимости пациентом того или иного компонента и пр.
В зависимости от этих факторов врач может назначить разные методы лечения:
- Медикаментозный;
- Операционный;
- Физиолечение;
- Безмедикаментозные методы – диетотерапия, народная медицина и пр.
Важно! Главное при лечении панкреатита строго соблюдать все рекомендации лечащего врача. Не снимать самостоятельно симптомы и не прерывать лечебный процесс.
Если при диагностике выяснится, что поджелудочная железа перестала работать и разложилась, то потребуется срочная операция, которая может проводиться:
- Традиционным путем – при помощи скальпеля;
- Лапароскопией – путем ввода электрода и видеокамеры в брюшную полость.
Внимание! Часто при патологиях железы используются уколы и капельницы, чтобы не раздражать воспаленную железу. Грамотно подобранный эффективный комплекс лечения будет вашим индивидуальным назначением врача.
Другая статья на эту тему: Что такое панкреонекроз? Симптомы и лечение
А что же делать?
Появилась боль в животе – нестерпимая или сжимающая, словно обручем, не дающая принять удобное положение тела, присоединились тошнота и рвота, беспокоит сердцебиение? Нужно немедленно обратиться к врачу! До приезда «скорой» следует отказаться от питья и еды – так можно предупредить выработку ферментов и раздражение поджелудочной железы. Категорически запрещен прием обезболивающих средств, грелка на живот также нанесет лишь вред.
Конечно, симптомы при заболеваниях поджелудочной железы могут быть схожи с проявлениями при других патологиях. Поэтому распознать причину ухудшения самочувствия может только врач. Для этого сегодня существуют разнообразные и эффективные методы диагностики, а попытки самостоятельного лечения приведут лишь к потере драгоценного времени.
Панкреатит – воспаление и главный враг железы
Острый панкреатит
Различают острый и хронический панкреатит. При остром воспаляется железа, синтез ферментов начинает проходить прямо в ней, раздражающе действующий на нервные окончания. У больного появляется колющая, нестерпимая боль. Очень опасно попадание ферментов в брюшную полость, разрушаются близлежащие органы.
В основном острый панкреатит развивается при попадании инфекции в поджелудочную железу по причине злоупотребления алкоголем, жирной пищей, также наличием камней в желчном пузыре, препятствующих свободному выходу ферментов по протокам поджелудочной. Ее повреждение возможно после длительного приема некоторых лекарств, физического вмешательства при развитии эпидемического паротита.
При хроническом панкреатите воспаление протекает более вяло. Обострение сменяется ремиссией, симптомы то стихают, то возвращаются вновь с новой силой. Люди, у которых имеются проблемы с алкоголем, подвержены риску развития панкреатита больше всех других остальных людей.
Симптомы опасны при раке поджелудочной железы – поражении клеток, кровеносных протоков, близлежащих сосудов и нервов.
В группу риска развития рака поджелудочной входят курильщики, пожилые люди, больные хроническим панкреатитом. При отсутствии лечения рак быстро поражает все органы брюшной полости, летальный исход неизбежен.
Как определить, что у вас проблемы с железой?
Понять, что у вас проблемы с железой, помогут симптомы. Начинается тошнота и рвота. После повышается температура, а затем начинается диарея – пенистый стул с непереваренными частичками пищи.
Вид больного становится:
- Бледным;
- Изможденным;
- Лицо покрыто испариной.
Дыхание прерывистое, пульс высокий – более 100 ударов в минуту. Со временем может упасть артериальное давление. От сильной боли человек может упасть в обморок, потерять сознание, развивается шок и коллапс.
Внимание! Болевой симптом станет основной причиной обращения к врачу, где будет проведена обширная диагностика.
Проблемы с поджелудочной железой имеют симптоматику, схожую с другими видами болезни желудочно-кишечного тракта, печени, желчных путей. Та же боль может возникать в области живота при огромном количестве заболеваний.
Другая статья на эту тему: Где расположена поджелудочная железа?
Тошнота и рвота – также бывают признаками большого числа болезней, в том числе обычного отравления. Повышение температуры – этот симптом сопровождает заболевания любого характера и не только желудочно-кишечного тракта.
Поэтому распознать проблемы с поджелудочной железой поможет дифференциальный подход диагностики, то есть исключающий другие заболевания.
При диагностике панкреатита врачи должны убедиться, что нет опасности жизни пациенту и исключить такие сложные и серьезные заболевания, как кишечную непроходимость, перфорацию язвы желудка или двенадцатиперстной кишки, деструктивный холецистит и даже инфаркт миокарда. Все эти заболевания имеют похожую симптоматику, поэтому врач начинает проводить комплекс диагностических процедур, которые точно исключат патологии, опасные в данный момент жизни.
Для этого доктор назначит:
- Рентген – просвечивание брюшины рентгеновскими лучами;
- УЗИ – сканирование органов при помощи ультразвука;
- Лапароскопию – исследование брюшины путем проколов и введения эндоскопа.
Эти методы помогают четко распознать патологии органов и отделить заболевание поджелудочной железы от других похожих по симптомам болезней:
- Язвы желудка;
- Аппендицита;
- Язвы 12-перстной кишки;
- Пищевой интоксикации;
- Желчекаменной болезни;
- Острым расширением желудка;
- Тромбозом вен и пр.
При острой форме и приступе вся симптоматика проявляется очень сильно. Поэтому целесообразно пациенту дат обезболивающий препарат и направить его на дифференциальную диагностику, чтобы исключить другие формы и виды заболеваний. Кроме того, врач проводит внешний осмотр пациента. Для опытных врачей даже внешний вид и твердость или вздутие живота говорят о предположительном диагнозе. Также доктор осматривает внешние кожные покровы и следит за поведением пациента.
При панкреатите человек ведет себя беспокойно, а, к примеру, при язве желудка он лежит неподвижно и боится пошевелиться. Профессиональный врач увидит каждый нюанс для правильной постановки диагноза. После чего больному назначают лабораторные исследования, которые также будут характеризовать состояние пациента и позволят профессиональному гастроэнтерологу определить болезнь. В дифференциальной диагностике лабораторные могут играть решающую роль.
Так, если под вопросом 2 диагноза: панкреатит и аппендицит, то анализы крови и мочи – по составу абсолютно разные. Но не играет лабораторная диагностика главной роли, когда есть сомнения в диагностировании, к примеру, язвы 12-перстной кишки и панкреатита. Тогда анализы крови, мочи и кала примерно идентичны. Все вопросы разрешают рентген, УЗИ, КТ, МРТ.
При острой форме дифференциальную диагностику необходимо проводить быстро, так как симптомы подходят под те болезни, которые требуют срочной операции.
Когда подтверждается панкреатит, то начинается вторая стадия дифференциальной диагностики – уточнение, какой вид патологии: некротический или инфицированный; какова стадия, форма и пр.
Важно! Весь спектр диагностических мероприятий нацелен на точную постановку диагноза. Ведь, как известно, правильный диагноз – 50% успешного лечения.
Смерть от панкреатита
Панкреатит является одним из заболеваний человека, при обострении которого возможен летальный исход. Можно ли умереть от панкреатита – один из главных вопросов, задаваемый врачу пациентом после постановки этого диагноза. Поджелудочная железа воспаляясь, затрагивает все основные жизненноважные органы человека. Этот орган весит чуть менее 100 грамм, и располагается за желудком, от чего и носит такое название.
Можно ли умереть от панкреатита?
Панкреатит – это воспаление поджелудочной железы, которое может носить острый и хронический характер. Чтобы понять, возможна ли смерть от панкреатита, стоит в первую очередь понять разницу между этими терминами.
- Острая форма заболевания развивается очень быстро. В момент развития болезни собственные ферменты поджелудочной железы убивают этот орган. Если не приступить к лечению в первые дни после появления симптомов, вероятность наступления смерти очень высока. По данным статистики, из десяти больных с острой формой панкреатита, двое умирают. Это очень страшные цифры, поэтому при первых признаках заболевания нельзя откладывать визит к врачу и тем более заниматься самолечением. При остром течении болезни, в железе происходят неотвратимые изменения, приводящие к летальному исходу.
- Хроническая форма может развиваться на протяжении долго периода времени. Период обострения сменяется периодом ремиссии, и явные признаки панкреатита при этом отсутствуют. Наиболее подвержены этому виду заболевания люди после 40 лет. Хроническая форма чаще всего возникает из-за безответственности самого больного – при первых улучшениях состояния организма, курс лечения прерывается, и возобновляется только при очередном обострении.
Чаще всего умирают именно от острой формы заболевания, так как стремительное развитие болезни труднопредсказуемо. От данного исхода не застрахованы ни мужчины, ни женщины. Болезнь развивается так быстро, что смертность от панкреатита фиксируется в течение первой недели с момента появления первых симптомов.
Почему панкреатит является смертельной болезнью
Поджелудочная железа выделяет сок высокой концентрации, который может переварить даже собственные ткани. Выделяемый специальный сок направляется в двенадцатиперстную кишку, в которой соединяется с остальными веществами. По некоторым причинам, этот сок может не дойти до кишки и остаться в своих протоках. Так происходит их закупорка. В связи с агрессивностью поджелудочного сока, начинается процесс самопереваривания поджелудочной железы, называемый панкреатозом. Умирают люди чаще всего именно из-за закупорки протоков железы.
Панкреатозом болеют по разным причинам, но в группу риска входят люди с привычкой употреблять ежедневно острую и жирную пищу в больших количествах, и запивать это все спиртными напитками.
Симптомы панкреатита
Столь удручающая статистика должна заставить людей относиться более внимательно к своему здоровью. Поэтому на следующие симптомы стоит обратить пристальное внимание, и при их появлении незамедлительно показаться врачу.
- В области ребер и низа живота возникают приступы острой боли;
- Присутствует постоянная тошнота и рвота, не приносящая облегчения;
- При длительном воспалении поджелудочной железы, у больного наблюдается повышенная температура тела;
- Кожные покровы приобретают бледный оттенок, в редких случаях кожа может пожелтеть;
- Появление отрыжки, частой икоты;
- Во рту ощущается неприятный привкус, слизистая постоянно пересыхает;
- Наблюдается понижение артериального давления.
Диагностика панкреатита
Выявить воспаление поджелудочной железы непросто, и поэтому для постановки точного диагноза лечащему врачу необходимо провести полную диагностику организма больного с помощью:
- Общего анализа крови. Если в организме протекает воспалительный процесс, общий анализ покажет это повышенным содержанием лейкоцитов в крови;
- Биохимический анализ крови. Это наиболее точный анализ, который поможет выявить определенные ферменты при воспалении;
- Анализ мочи при панкреатите покажет наличие амилазы;
- Ультразвуковое исследование брюшной полости;
- Обследование с помощью рентгенографии.
Лечение
Лечение панкреативной железы, особенно острой формы, проводится только в больнице. При первых приступах панкреатита, больному до приезда бригады скорой помощи необходимо обеспечить полный покой, приложить на живот холод и дать таблетку Но – шпы.
В стационаре больному назначается следующее лечение:
- Прием мочегонных препаратов, которые помогут снять отечность с железы и выведут токсины из организма;
- Спазмолитики выполнят обезболивающее действие;
- Назначаются лекарственные препараты, способные остановить рвоту;
- Если начался гнойный процесс – прописывается курс антибиотиков;
- Витаминотерапия поддержит ослабленный иммунитет;
- В первые пять дней больной должен находиться на голодающей диете, при которой разрешается только употребление воды без газа;
Если медикаментозное лечение не эффективно, и при этом возникают осложнения, принимается решение об оперативном вмешательстве.
- Перитонеальный лаваж. Эта процедура нужна для промывания брюшной полости от скопившегося гноя;
- Удаление отмерших тканей поджелудочной железы. Это очень сложная операция, и она проводится в редких случаях;
- Удаление желчного пузыря.
Хронический панкреатит в периоды своего обострения по симптомам похож на острую форму и терапия в этом случае ничем не отличается от лечения острого вида заболевания. При хронической форме болезни, человек должен всю жизнь придерживаться определенной диеты. Из рациона исключаются все жирные, соленые, острые блюда, сладости. Прием пищи должен быть частым и состоять из небольших порций.
При длительном течении болезни, уровень инсулина снижается, и это влечет за собой возникновение сахарного диабета. Дальнейшее лечение поджелудочной железы проходит совместно с врачом эндокринологом.
Воспаление панкреативной железы затрагивает практически все важные органы человека. Несвоевременное обращение к врачу или долгое установление причины резкого ухудшения состояния больного могут стоить человеку жизни.
Это заболевание не щадит никого – известный музыкант Дэвид Александр умер от панкреатита, вызванного чрезмерным употреблением алкоголя, Владислав Галкин скончался от сердечной недостаточности, осложненной панкреатитом. Чтобы избежать такого заболевания, не стоит злоупотреблять алкоголем и жирной пищей. Правильное питание, занятия спортом, отказ от вредных привычек, сделают Вашу жизнь долгой и лишенной всяческих заболеваний.
Похожие записи
gormonoff.com