Желтуха (болезнь Госпела) — заболевание, характеризующаяся пожелтением кожи и слизистых оболочек. Когда говорят о желтухе, обычно подразумевают заболевание печени гепатит А (иное название – болезнь Боткина), хотя на самом деле в медицине данный термин может относиться к заболеваниям других органов.
Желтуха относится к числу довольно распространённых заболеваний, особенно у жителей тёплых стран (Африки, Азии), а также Восточной Европы, обитающих далеко не в лучшей социальной среде.
В этой статье мы рассмотрим, что представляет из себя данное заболевание, причины её возникновения, признаки и какими средствами её можно вылечить.
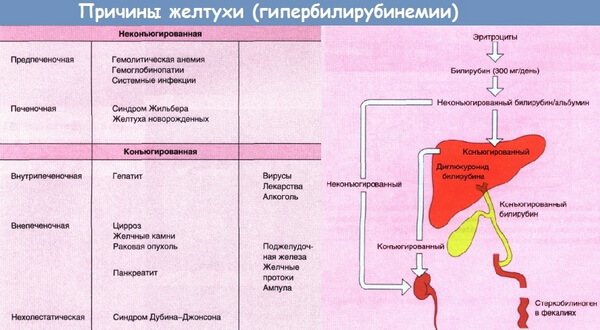
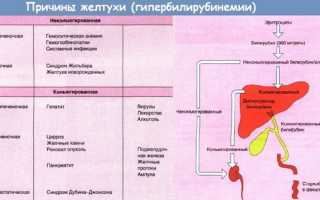
Главная причина и виды желтухи у взрослых
Изменение нормального цвета кожи на желтушный – следствие нарушения пигментного обмена, в частности – билирубина – вещества, образующегося во время распада эритроцитов. Билирубин накапливается в крови, отравляет организм и окрашивает кожу в характерные цветовые тона.
Врачи пользуются патогенетической (по механизму возникновения) и клинической классификацией желтухи.
Читайте также: Врач-терапевт что лечит? Терапевт – это какой врач?
При этом выделяется:
- предпечёночная (надпечёночная) желтуха – гемолитическая, возникающая вследствие заболеваний крови);
- печёночная (паренхиматозная) – развивается в результате болезней печени;
- подпечёночная (механическая) – при которой для выведения билирубина из печени имеются препятствия.
Каждому виду желтухи свойственны наиболее типичные оттенки цвета на кожных покровах:
- жёлтый с добавлением красноватого – появляется при печёночных вариантах желтухи;
- жёлтый с лимонными тонами – свойственный болезням крови на фоне гемолиза (распада кровяных клеток);
- темно-зелёный – характеризует наличие механических препятствий для оттока желчи.
Основная симптоматика
Вне зависимости от этиологии надпеченочной желтухи, проявление болезни практически ничем не отличается. Среди основных признаков нужно выделить окрашивание слизистых оболочек и кожи в желтый цвет. Основным симптомом является изменение биохимических показателей при надпеченочной желтухе, а именно повышение уровня желчного пигмента (билирубина) в сыворотке крови, что приводит к желтушному окрашиванию тканей.
Стоит учитывать то, что желтизна кожи может быть обусловлена и другими причинами. Это может быть связано с отложением в тканях некоторых веществ, в частности при работе на вредных производствах или приеме акрихина.
Для надпеченочных желтух характерно наличие таких признаков, как:
- увеличение печени, которое можно обнаружить при пальпации и на УЗИ;
- окрашивание белков глаз и кожи в желтый оттенок;
- расширение вен пищевода;
- острая боль в правом боку под ребрами;
- появление венозной сетки на коже живота;
- изменение состава и цвета кала и мочи.
Помимо этого, отмечается увеличение селезенки, сильная бледность, усиленная выработка эритроцитов в костном мозге. Среди характерных проявлений надпеченочной желтухи нужно выделить интенсивную окраску кала. Печень не может нормально справляться с большим количеством билирубина, образующимся при активном распаде эритроцитов. В таком случае к основной симптоматике присоединяется тянущая боль в области селезенки, озноб, резкое снижение гемоглобина.
Какие состояния и заболевания вызывают желтуху у взрослых
Для правильного понимания механизма развития желтухи необходимо установить причинную зависимость основных форм этого состояния.
Надпечёночная желтуха является результатом процесса разложения и распада эритроцитов. Он приводит к нарастанию содержания билирубина в крови, с «утилизацией» которого печень не в состоянии полноценно совладать.
Обратите внимание: билирубин состоит из двух основных видов. Первый – свободный (непрямой, нерастворимый, неконьюгированный) токсичный комплекс, который связан с белками крови и свободно циркулирует в кровяном русле. Второй – несвободный (прямой, растворимый, коньюгированный), образующийся путём связывания в клетках печени первого вида с глюкуроновой кислотой. Он не ядовит и в составе жёлчи выделяется в кишечник.
При надпечёночном варианте желтухи рост общего билирубина обусловлен увеличением именно свободного билирубина, так как клетки печени не справляются с его связыванием. Это ядовитое вещество приводит к отравлению организма.
Основной вид заболеваний, вызывающих надпечёночную желтуху – гемолитические анемии (при них происходит разрушение клеток крови): семейная гемолитическая желтуха, талассемия, серповидноклеточная анемия и т.д.
К гемолизу приводит малярия, некоторые аутоиммунные процессы.
Печёночная желтуха обусловлена повреждением (альтерацией) клеток печени (гепатоцитов), внутрипеченочных желчных капилляров. Процесс разрушения гепатоцитов сопровождается повышением содержания в крови общего билирубина, на фоне увеличения свободного билирубина.
Развитие печеночной желтухи вызывают:
Читайте также: Витамин Б1 – инструкция по применению в таблетках и ампулах. В каких продуктах содержится тиамин и зачем нужен
- инфекционный вирусный гепатит (острой и хронической форм);
- гепатиты различной этиологии;
- цирротические изменения в печени на фоне хронического отравления алкоголем, других токсических и лекарственных поражений;
- инфекционный мононуклеоз;
- синдром Жильбера;
- лептоспироз;
- рак (гепатоцеллюлярный) печени;
- аутоиммунные заболевания, повреждающие печёночную ткань.
Подпеченочная желтуха развивается при имеющемся нарушении оттока желчи из внутри- и внепечёночных жёлчных протоков. Это нарушение провоцирует механическое препятствие на пути желчевыделения (закупорка, обтурация).
Нормальный выход желчи могут сдерживать:
- желчные камни (конкременты);
- кистозные образования;
- панкреатит (воспаление поджелудочной железы);
- опухоли поджелудочной железы, печени, желчного пузыря, 12 – перстной кишки;
- скопления паразитов;
- лимфогранулематоз;
- осложнения после перенесения операций на печени, желчных протоках, поджелудочной железе;
- атрофические процессы в желчных путях;
- спазм и сужение (стеноз) сфинктера Одди (круговой мышцы, которая регулирует выход желчи из общего желчного протока – холедоха в кишечник).
Механическая желтуха даёт характерные изменения в биохимическом анализе крови. Уровень билирубина повышается в основном за счёт прямой фракции. Непрямая форма может быть в пределах нормы, или слегка увеличена. В моче также определяется билирубин.
Определение
В моей практике встречались больные, которые ошибочно полагали, что желтуха и гепатит – это одна болезнь. Поэтому прежде всего я хочу дать четкое определение этим состояниям.
Желтуха у взрослых – это синдром (не нозологическая единица), который получил свое название из-за визуального проявления повышенного уровня билирубина и его отложения в подкожных тканях. А причин этому – огромное количество, в том числе и гепатит. Гепатиты в свою очередь объединяют обширную группу заболеваний, которые характеризуются развитием воспалительного процесса в ткани печени.
Таким образом, признаки желтухи у взрослого человека лишь в редких случаях указывают на развитие гепатита. И далеко не каждый случай воспаления печени сопровождается этим синдромом.
Диагностика заболеваний, приводящих к желтухам
Пациенты при установлении причины, вызывающей желтуху, проходят обследование, которое начинается с осмотра и опроса врача.
Дополнительно назначаются:
-
биохимический анализ крови (в частности исследования уровня билирубина). В норме общий билирубин верхней границы не превышает 20 мкмоль/л, непрямой – 17 мкмоль/л, а прямой – не выше 2,5 мкмоль/л;
- фиброгастродуоденоскопия (ФГДС);
- УЗИ печени, протоков, пузыря, поджелудочной железы;
- рентгенографическое исследование печени и желчных протоков;
- МРТ;
- иммунологические анализы, позволяющие определить наличие и уровень иммуноглобулинов, характерных для инфекционных гепатитов.
Клинический случай
У меня был пациент (24 лет), который обратился с жалобами на волнообразное повышение температуры тела, озноб и желтуху. Из анамнеза стало известно, что немногим ранее он находился в Африке (турист). Микроскопическая диагностика выявила присутствие внутриклеточного паразита, в связи с чем больной был направлен в инфекционное отделение с предполагаемым диагнозом «малярия», который там же был подтвержден. Прошел курс лечения «Хинином» в условиях стационара, после чего был выписан на основании полного клинического выздоровления.
Рекомендовано повторное паразитологическое исследование каждые 1-2 недели в течение 2 месяцев.
Симптомы желтухи у взрослых
Картина болезни зависит от основного заболевания и осложнений, приведших к развитию желтухи. Но при этом можно выделить ряд сходных симптомов, характерных для желтух. К ним можно отнести:
- повышение температуры организма, которое не снимается жаропонижающими средствами;
- частый, жидкий стул;
- тёмную мочу, обесцвечивание кала при инфекционных гепатитах;
- зудящее ощущение кожи;
- общую слабость по причине интоксикации, которая сопровождается тошнотой и рвотой;
- боли (постоянные, или приступообразные) в правом подреберье, снижение массы тела;
- пониженный аппетит, горечь во рту;
Обратите внимание: клиническую картину может дополнять специфическая симптоматика, свойственная конкретным заболеваниям, ставшим причиной желтухи у больного.
Совет специалиста
Успех терапии зависит от способности пациента модифицировать свой образ жизни. Я в обязательном порядке рекомендую полный отказ от алкоголя, соблюдение диетического питания (в соответствии с доминирующим заболеванием) и умеренный режим физической активности. Нужно избегать контакта с инфекционными больными, следить за качеством потребляемой воды (и продуктов), а также тщательно подходить к выбору интимного партнера, пользуясь барьерными средствами контрацепции.
Лечение желтухи у взрослых может проводиться следующими фармацевтическими средствами:
- Противовирусные препараты «Софосбувир» (+ «Даклатасвир», «Ледипасвир»), «Интерферон»;
- Антибиотики и противогельминтные препараты в соответствии с чувствительностью возбудителя;
- Витамины группы В, А, Е, кокарбоксилаза;
- Препараты железа — «Тардиферон», «Сорбифер»;
- Гепатопротекторы (слабая доказательная база) – «Гепабене», «Карсил»;
- Энтеросорбенты – «Смекта», «Атоксил», «Карболонг»;
- Инфузионная терапия – полиионные растворы (Рингера, «Реамберин»), глюкоза;
- Урсодезоксихолевая кислота;
- Цитостатики и глюкокортикоиды – «Преднизолон», «Метотрексат»;
- Трансфузия препаратов крови;
- Обезболивающие и спазмолитики – «Но-шпа», «Баралгин»;
- Антигистаминные – «Цетрин», «Лоратадин», «Димедрол»;
- Прокинетики – «Метоклопрамид»;
- Лактулоза («Дуфалак»);
- Ферменты – «Креон», «Панкреазим»;
- Противосудорожные, антидепрессанты и седативные при явлениях печеночной энцефалопатии.
Медикаментозная терапия проводится в соответствии с современными клиническими рекомендациями по поводу каждого заболевания. Препараты подбираются индивидуально, а при их неэффективности мы направляем на консультацию к хирургу. Самая частая причина неотложного вмешательства – желчекаменная болезнь. Хроническое повреждение печени (гепатиты, цирроз) может быть показанием для трансплантации.
Направления лечения заболеваний с желтухой у взрослых
Выбор плана лечения зависит от основной болезни, спровоцировавшей желтуху, и тяжести состояния больного. При этом определяется необходимость стационарного лечения (в терапевтическом или хирургическом отделениях) или возможность амбулаторной терапии.
Читайте также: Боли в затылке головы. Причины илечение народными средствами, таблетки
Пациентам проводится:
- Дезинтоксикационное лечение – назначается при острых формах патологии, сопровождающихся сильной интоксикацией. Длительность и объём инфузионной терапии решается индивидуально, опираясь на данные состояния больного и лабораторную диагностику (особенно при инфекционных гепатитах, острых и хронических алкогольных отравлениях, наркотических поражениях печени, лекарственных осложнениях).
- Лечение антибиотиками – показано в случаях инфекционно-бактериальных причинных факторов, приведших к желтухе. Обязательно проводят предшествующее определение чувствительности микробной флоры к противомикробным препаратам. Очень важно соблюдение схем лечения, высоких доз и проведения сопутствующей противогрибковой терапии.
- При заболеваниях, приведших к желтухе на фоне поражения гепатоцитов, положительный эффект дают гепатопротекторы, защищающие и восстанавливающие ткани печени.
- Анемии в большинстве случаев требуют гематотерапию (натуральной кровью и её препаратами, а также переливания плазмы и кровезаменителей).
- Тактику лечения новообразовательного процесса выбирает онколог (оперативное лечение, химиотерапия, радиотерапия).
- Хирургическое лечение – показано при наличии большого количества крупных камней в желчном пузыре, протоках. Проводятся пластические операции при аномалиях желчевыводящих путей и после осложнений на фоне ранее перенесённого вмешательства. Иногда применяется пересадка печени.
- Иммунотерапия.
- В тяжёлых случаях – терапия гормональными препаратами.
Лечение
Виды лечения подразделяется на медикаментозные, хирургические, применение физиотерапевтических процедур, назначение диеты. Для устранимых признаков показано консервативное лечение, если болезнь запущена, прибегают к хирургическому вмешательству (трансплантации печени). Цель лечения – разрушить остатки билирубина в плазме крови, избавиться от вируса, предупредить возникновение цирроза печени и снизить риск заболевания для окружающих.
Консервативная терапия
- медикаментозная: введение антигистаминных препаратов, кортикостероидов. Спектр лекарств, применяемых для лечения довольно широк. Из них можно упомянуть: Лив 52, Карсил, Овесол, Эссенциале форте. Каждое имеет свою специфику применения.
Важно! Нельзя выбирать лекарства самостоятельно, без консультации с врачом.
- физиотерапевтические процедуры: а) использование плазмафереза (очищение плазмы крови от шлаков путём её фильтрации с помощью специальных аппаратов). Данная процедура является дорогостоящей, тем более что необходимо провести несколько сеансов. Проводят обычно в медицинских учреждениях, иногда на дому. Показан в случае проблем с печенью, аутоиммунных гепатитах, при интоксикации организма;
- б) применение фототерапии;
- в) ультразвук в области поражённого органа;
Если не начать лечиться своевременно, болезнь будет прогрессировать, и, возможно, не удаётся достигнуть стадии ремиссии. Возникают опасные осложнения, устранимые только трансплантацией печени.
При заболевании вирусным гепатитом не используют противовирусные препараты, применяемые лекарства способствуют минимизации концентрации имеющихся токсинов и их выведению из внутренних органов.
Осложнения при заболеваниях, дающих у больных желтуху
Проявление желтухи по сути можно тоже отнести к осложнениям болезней. А следствия, которые могут наступить на фоне имеющихся желтух, могут быть разными.
Чаще всего патологии, протекающие с желтухами нередко приводят к:
- малокровию;
- хронизации основного процесса;
- развитию доброкачественных и злокачественных процессов;
- острой и хронической печёночной недостаточности;
- шоку, на фоне болевого синдрома;
- печёночной энцефалопатии;
- летальному исходу в тяжёлых случаях.
Патофизиология
Для надпеченочной желтухи характерны серьезные повреждения гепатоцитов. Этот вид болезни может также встречаться при гепатитах различной этиологии, циррозах печени, а также других болезнях, протекающих с некрозом клеток этого органа. При этом появляются достаточно характерные признаки развития и протекания болезни. В случае возникновения выраженной симптоматики нужно провести комплексную диагностику.
Диета при желтухе и профилактика её появления
В больницах пациенты, страдающие заболеваниями с желтушными проявлениями, получают диетическое питание № 5 по Певзнеру.
В рацион включается:
Во время болезни следует отказаться от:
- всех видов консервации;
- жирной пищи (мясомолочной, рыбной);
- жареного, которое при желтухах категорически противопоказано;
- шоколада, какао, кофе, сдобных изделий из теста, приправ, пряностей;
- любых видов алкоголя.
Соблюдение диеты
Пациенту с желтухой обязательно нужно строго придерживаться рекомендаций врача относительно питания, что поможет разгрузить печень. Труднее всего усваиваются животные и тугоплавкие жиры. Категорически запрещено потреблять острую, жареную, соленую, жирную, копченую пищу. Все виды спиртных напитков категорически запрещены.
Лучше всего, если основу рациона будет составлять овсянка или гречка, нежирные сорта рыбы или мяса, термически обработанные овощи, сухари. Можно также, чтобы в рационе присутствовали макароны твердых сортов пшеницы, а также нежирные молочные продукты. Пища должна содержать много витаминов и микроэлементов. Дополнительно при надобности врач может назначить прием витаминных комплексов.
Нужно обязательно нормализовать режим питания. Кушать рекомендуется 5-6 раз в сутки небольшими порциями. Еду нужно тщательно пережевывать. Диетотерапия занимает очень важное место в лечении болезней печени и желчевыводящих путей. Основной целью диеты является снижение нагрузки на печень. Рекомендуется увеличить потребление жидкости, если нет противопоказаний.
Прогноз и профилактика желтух у взрослых
Исход болезни, сопровождающейся желтухой, зависит от причины, формы и степени тяжести процесса. При грамотно организованном лечении в большинстве случаев удаётся добиться излечения больного или значительного улучшения его состояния.
С профилактической целью, чтобы избежать развития желтухи, необходимо своевременно обращаться за консультацией к специалисту. При хронических заболеваниях – соблюдать режим и диетические установки.
Лотин Александр, медицинский обозреватель
14, всего, сегодня
( 40 голос., средний: 4,65 из 5)
-
Алкогольный панкреатит: симптомы и лечение, прогноз
-
Боли в груди: причины, характер, лечение
Похожие записи
Профилактические мероприятия
Чтобы предотвратить нежелательные последствия, необходимо выполнять следующие условия:
- тщательное соблюдение правил личной гигиены;
- не принимать пищу в антисанитарных условиях: есть можно только мытую или термически обработанную пищу, руки перед едой обязательно вымыть;
- не употреблять лекарств без предварительной консультации с врачом;
- избегать частых контактов с носителями вирусного гепатита;
- не прибегать к услугам подозрительных стоматологических клиник;
- правильно чередовать работу, сон и отдых;
- контролировать свой вес, избегать ожирения;
- исключить случайные половые контакты.
Противожелтушной вакцины не существует, т.к. мы имеем дело не с заболеванием, а симптомом, патологическим проявлением скрытого заболевания. Сегодня делаются прививки только от вируса гепатита.
В заключение стоит сказать, что соблюдение профилактических мероприятий и своевременное обращение к врачу в случае появления настораживающих признаков значительно сократит риск заболевания желтухой.
Существуют ли эффективные средства народной медицины?
Разумеется, народные знахари предлагают множество средств, способных нормализировать работу печени и пищеварительного тракта в целом. Например, людям, страдающим от желтухи, рекомендуют сок из квашеной капусты. Положительно на общем состоянии скажется регулярное употребление мягкого чая. Разумеется, нужно следить за правильным питанием, обеспечивая организм необходимыми питательными средствами, одновременно избегая трудноперевариваемой пищи.
Стоит понимать, что при наличии желтухи самолечение может быть очень опасным и даже привести к летальному исходу. Поэтому ни в коем случае не стоит отказываться от помощи врача. Любые домашние лекарства или средства народной медицины можно использовать только с разрешения специалистов.
Читайте также: Протаргол – инструкция по применению и показания для ребенка или взрослого, состав, форма выпуска и цена
Возможные осложнения
Если желтуха возникла после 29 недели беременности, то существует высокий риск выкидыша или смерти плода. При несвоевременной помощи ребенок умирает. Если вовремя начать лечение и не отступать от рекомендаций врача, то, вероятнее всего, заболевание будет преодолено полностью и не оставит после себя никаких дополнительных недугов и осложнений. Если малыш перенес билирубиновую энцефалопатию, а врачебная помощь ему не оказывалась, то последствиями могут стать частичная или полная потеря слуха, задержки в развитии, параличи.
У взрослых осложнение желтухи может спровоцировать развитие множества различных болезней, в частности таких, как:
- панкреатит;
- сепсис;
- холангит;
- цирроз печени;
- почечная недостаточность.
Кроме того, осложнения могут быть связаны с болезнями, которые спровоцировали развитие желтухи. Холангит, особенно гнойный тип заболевания, обычно спровоцирован желчнокаменной болезнью.
Диагностические процедуры
Обращаться к специалисту людям с нарушениями пищеварения и пожелтевшей кожей следует незамедлительно. Врач на первичном приеме проводит осмотр, внимательно изучает анамнез, назначает прохождение ряд диагностических процедур. Основными из них являются:
- Лабораторный анализ крови.
- Ультразвуковое исследование.
- Биопсия печени.
- Биохимия.
- Компьютерная томография.
- Магнитно-резонансная томография.
О том, что в организме протекает патологический процесс, расскажет повышенный показатель билирубина. Независимо от причины сужения просвета, его концентрация в крови и моче будет очень высокой. Этот фермент является важной составляющей желчи, при закупорке каналов он в большом количестве попадает в кровь, вызывая неприятные последствия.
Подпеченочная или механическая желтуха
Такой вид заболевания развивается у взрослых людей из-за того, что происходит свободный отток желчи в двенадцатиперстную кишку. В свою очередь, это происходит из-за сужения протоков. Это явление может наблюдаться из-за опухоли печени, поджелудочной железы, желудка, желчного протока. Также оно может произойти из-за камней в желчном протоке, паразитов в организме, гипоплазии желчных путей, рубцовых изменений, злокачественных опухолей или доброкачественных сужений протоков или, если ранее наблюдалось, поражения желчных протоков.
Здесь следует добавить, что в последнее время очень часто у людей встречается злокачественная и доброкачественная патология печени, поджелудочной железы и двенадцатиперстной кишки. Это приводит к увеличению числа людей, которые страдают желтухой. Так что надо добавить, что чаще всего заболеванию поддаются люди пожилого возраста, у которых есть другая, более выраженная патология. Она, в свою очередь, оказывает огромное влияние на тяжесть течения заболевания, и может даже приводить к летальному исходу.
Мы уже знаем, какие виды желтухи бывают, а потому разбираемся в их причинах. Так как механическая разновидность провоцируется наличием камней в желчных протоках, то лечение должно быть направлено на очищение их для нормального оттока желчи. А кроме того, надо понимать, что может происходить закупорка путей, из-за чего возникают воспаления, колики или панкреатит.
Классификация гемолитической желтухи
Классификация видов гемолитической желтухи основывается на факторах, которые спровоцировали активное разрушение переносчиков кислорода. Это позволяет на этапе диагностики создать эффективный способ лечения, который максимально быстро остановит разрушение эритроцитов и устранит провоцирующие факторы полностью или частично.
Выделяются следующие виды заболевания:
- Корпускулярный тип гемолитической желтухи. Это тот вариант, когда заболевание возникло в результате дефектов отдельных генов, влияющих на кровеносную систему, которые спровоцировали недостаточность или слабую активность ферментирующих веществ, дефекты оболочки эритроцитов, мембран или гемоглобина. Лечение в этой ситуации состоит в систематическом устранении проблем. Полное выздоровление невозможно без изменения структуры самого гена.
- Экстракоспулярный тип надпеченочной желтухи. Это вид заболевания, при котором негативные процессы в организме запускаются из-за внешнего воздействия — попадания в организм яда, неправильного переливания крови, механического повреждения. Лечение состоит в элиминации отдельных патогенов и звеньев патогенеза гемолиза (разрушения эритроцитов).
- Постгеморрагические гемолитические желтухи. Этот тип возникает в результате острого состояния организма из-за внутреннего кровоизлияния. Лечение состоит в снижении рисков дальнейшего распада эритроцитов.
Что делать в первую очередь?
При появлении первых признаков желтухи нужно немедленно обращаться к врачу – терапевту, хирургу или гастроэнтерологу. Иногда требуется консультация инфекциониста для исключения тяжелых инфекций (малярии, брюшного тифа, сепсиса). Желтушность кожи может свидетельствовать о серьезном заболевании.
Врач проведет осмотр, оценит все имеющиеся жалобы и симптомы и назначит дополнительное обследование, которое включает в себя следующие анализы:
- Общий анализ крови – покажет количество гемоглобина, эритроцитов и других клеток крови (анемия возникает при гемолитических желтухах).
- Анализ крови биохимический – определяет количество билирубина (прямой и непрямой фракции), печеночных ферментов. Их повышение говорит в пользу печеночной (паренхиматозной) желтухи.
- УЗИ печени и органов брюшной полости. Покажет точные размеры печени, селезенки. Определит, есть ли камни в желчных потоках, метастазы в печени, увеличено ли давление в печеночных сосудах, имеется ли свободная жидкость в брюшной полости.
Проведение профилактики
Чтобы уменьшить риск возникновения желтухи, обязательно нужно проводить профилактические мероприятия. В качестве профилактики нужно принимать только те лекарственные средства, которые были назначены врачом. Обязательно нужно пройти диагностику, если проводилось переливание крови и после этого появилось пожелтение кожи.
Во время беременности обязательно нужно строго соблюдать все предписания врача, хорошо питаться и исключить вредные привычки. Если при постановке на учет у женщины обнаружили отрицательный резус-фактор крови, то она должна быть сразу же включена в группу риска. В таком случае проводится компьютерная диагностика и отслеживание уровня антител в крови.
Основным методом диагностики является УЗИ, так как при помощи подобной методики можно определить толщину плаценты, степень ее роста, состояние селезенки и печени. Также требуется определение возможной гипоксии плода. Каждый триместр беременная женщина должна сдавать анализы на наличие антител. В таком случае есть все шансы родить здорового ребенка с хорошо развитыми органами. Организм малыша легко справляется с повышением билирубина, а признаки желтухи у него выражены слабо или полностью отсутствуют.
В первую неделю после рождения ребенка рекомендуется устраивать ему солнечные ванны. На второй день нужно положить малыша на солнечное место на 10 минут и проводить подобную процедуру 1-2 раза в день. Однако нужно делать все очень осторожно, защищая глаза от яркого солнечного света, а кожу — от ожогов.
Як діагностують жовтяницю
Если появились признаки желтухи, даже в небольшой степени похожие на описанные выше, следует немедленно обратиться к врачу. При своевременном обращении патология устраняется довольно быстро, без потери качества жизни.
Для постановки точного диагноза проводятся исследования:
- аналіз крові на біохімію і загальний
- аналіз крові на білірубін
- обстеження печінки з метою виявлення ступеня функціональності
- біопсія печени – с ее помощью определяют причину заболевания и степень поражения органа.
Продолжительность болезни
Больные пациенты часто задаются вопросом: сколько продолжается болезнь, какие препараты нужно принимать? Специалисты отмечают, что в большинстве случаев желтуха длится от одного до двух месяцев. Но в некоторых ситуация продолжительность заболевания может увеличиться на неопределенный срок. Сама желтуха проявляется в течение сорока дней. При этом у больных пациентов отмечают все признаки, наступившего недуга.
Выздоровление человека зависит от его иммунитета, стадии и тяжести болезни. Бывает, что большинство пациентов выздоравливают через 6-9 месяцев без приема лекарственных препаратов.
Способы передачи желтухи
Существует несколько способов распространения данной патологии:
1 Бытовой – посредством употребления в пищу зараженных продуктов или воды, содержащей патогенетические микроорганизмы. Для него характерен инкубационный период около 10-45 дней.
2 Парентеральный – через инъекцию или ингаляцию. Нередко болезнь приобретает хронический характер, а инкубационный срок составляет от 6 недель до полу года.
3 Кровяной – заражение происходит при переливании зараженной крови здоровому человеку или во время родов (как естественное родоразрешение, так и кесарево сечение).
4 Половой – через незащищенные сексуальные контакты существует высокая вероятность попадания гепатита С и желтухи.
Наибольший процент приходится на бытовой путь заражения, так как он больше всего распространён. Более того, он способен массово заражать окружающих людей (даже в пределах одного помещения), которые даже не подозревают о наличии проблемы и опасности. Поэтому, для предотвращения возникновения подобных ситуаций, необходимо крайне ответственно подходить даже к повседневным вещам и поступкам.
Физиологическая
Как правило, она диагностируется у новорожденных детей (около 60-70%). Её проявления становятся заметны уже на 3-4 день жизни малыша. Однако этот тип желтухи не относится к заболеваниям, так как со временем его признаки самостоятельно исчезают и не наносят вред здоровью. При ярко выраженном желтушном синдроме, возможно беспокойство ребенка, сонливость, плохое сосание и рвота (редко). Определить степень запущенности патологического процесса можно под контролем изменений анализов. Как правило, максимальная концентрация билирубина приходится на 3 день жизни ребенка. Профилактической мерой для появления токсического воздействия на детский организм является соединение билирубина с альбумином. Однако, далеко не всегда удаётся быстро избавиться от этого недуга.
Особенности развития
Пожелтение дермы и склер говорит о нарушении выведения билирубина. У здоровых людей вещество синтезируется вследствие расщепления гемоглобина. Она должно покидать организм с желчью, которая выводится каловыми массами. Однако отклонения в работе печени провоцируют нарушение естественного выведения пигмента.
Как следствие, организм старается справиться с лишним билирубином по-другому. Элемент покидает организм через сальные железы и мочу. В итоге возникают проявления желтухи. Чтобы устранить патологию, нужно установить ее причины.
Народные рецепты
Народные методы, по сравнению с лекарственными препаратами, имеют небольшую вероятность возникновения побочных действий.
Но при желтухе такую терапию нельзя использовать, как единственное средство. То есть лечение должно быть комплексным.
Но, в некоторых случаях, применение народных методов, медикаментов окажется неэффективным, требуется только оперативное вмешательство. Поэтому перед использованием растительной терапии необходимо посоветоваться с врачом.
Популярные народные методы:
- Отвар бессмертника. Растение (25 г) необходимо залить 1 л воды. Поставить на огонь, варить до тех пор, пока количество жидкости не уменьшится наполовину. То есть должно быть 500 мл. Дождаться остывания смеси, профильтровать, принимать по 50 г 3 раза в день за 30 мин. до еды. Курс от 4 до 8 недель.
- Отвар ивы. Растение высушить и измельчить. Добавить 60 г в 1 л горячей воды, варить на протяжении 20 мин. Оставить в тёмном месте на 24 часа, профильтровать. Принимать по 0,5 стакана 3 раза в день за 30 мин. до еды.
- Настой из сбора трав. Взять толокнянку, спорыш, рыльца кукурузы. А также для приготовления понадобится стручки фасоли и трава прыжника голого. Соотношение трав должно быть равным. Далее взять 15 г смеси и добавить в 1 стакан горячей воды. Оставить на 3 часа. Профильтровать, принимать тёплый настой по 0,5 стакана (за 1 приём) 3 раза в день.
- Настой из сбора трав. Взять шалфей и полынь в количестве 25 г., перемещать. Смесь (1 ч.л.) залить 1 стаканом горячей воды и оставить на 60 мин. Профильтровать, принимать по 4 ст.л. 3 раза в сутки.
Причины
К главным причинам желтухи относятся:
- Патологии печени;
- Врожденные болезни желчных путей;
- Болезни желчного пузыря;
- Новообразования в печени – они могут быть доброкачественными или злокачественными;
- Глистная инвазия;
- Прием медикаментов;
- Последствия операций.
Высокий риск развития гепатита наблюдается у таких категорий людей:
- Люди, которые побывали в странах с широким распространением вируса;
- Родственники инфицированных людей;
- Лица, которые состоят в интимных отношениях с зараженными людьми;
- Лица с наркотической зависимостью.
Возможные последствия
Важно понимать, чем опасна желтуха при несвоевременном лечении. Билирубин — это токсин, который может накапливаться не только в крови, но и во внутренних органах.
Последствия желтухи — это опасные осложнения, которые влияют на состояние всех систем органов:
- цирроз печени — повреждение функциональной ткани с образованием соединительнотканных рубцов;
- интоксикация нервной системы, развитие печеночной комы;
- при механической желтухе — перитонит с явлениями сепсиса.
Желтуха может быть признаком многих заболеваний, которые несут разную степень опасности для человека. Ее последствия в дальнейшем могут проявляться в нарушении работы печени и нервной системы, а также становиться причиной хирургического вмешательства. Схема терапии направлена как на устранение основного возбудителя болезни, так и на поддержание общего состояния больного. При своевременном лечении опасных последствий можно избежать и добиться полного выздоровления.
Методы проведения терапевтических мероприятий
Методы лечения и схемы проведения терапии нарушения зависят напрямую от формы и стадии развития. Для того чтобы применяемый терапевтический курс был максимально эффективным требуется точно установить причину развития патологического процесса.
Читайте также: Все о транзиторной ишемической атаке (ТИА): причины, симптомы и лечение
Для устранения симптомов желтухи используются методы консервативного лечения, хирургическое вмешательство требуется при условии тяжелого течения недуга или при выявлении болезни в запущенной форме, когда пациенту может помочь проведение процедуры трансплантации печени.
Наряду с методами традиционной терапии врачи рекомендуют применение диетотерапии и средств народного лечения.
Комплексный подход позволяет значительно ускорить процесс выздоровления и восстановления функциональных возможностей гепатобилиарной системы организма.
Применение медицинских препаратов при проведении лечения
Применение методов консервативной медицины предполагает назначение лекарственных средств относящихся к различным фармакологическим группам.
При выявлении факта вирусного инфицирования назначается проведение противовирусной терапии с одновременным применением средств, способствующих поддержанию и восстановлению работоспособности печеночной ткани.
При гемолитической форме желтухи назначается проведение терапии глюкокортикоидами.
Для проведения медикаментозной терапии направленной на излечение от заболевания и восстановление функций печени применяются следующие препараты:
- Противовирусные – Альфа-интерферон, Неовир, Циклоферон, Амиксин, Ретровир, Рибавирин.
- Гепатопротекторы – Сирепар, Силибор, Силибинин и некоторые другие.
- Спазмолитики – Папаверин, Но-шпа, Ремидон.
- Энтеросорбенты – Полифепан, Билигнин и другие.
- Витаминные комплексы – Гексавит, Ундевит, Декамевит.
Помимо этого для улучшения функционирования пищеварительной системы врач может назначить прием ферментных лекарственных средств – Пепсидила, Абомина, Фестала и других.