Болезнь Меньера — патологический процесс невоспалительного характера, развивающийся в полости внутреннего уха. Его основными симптомами являются: шум в ушах; приступообразное системное головокружение; тугоухость, прогрессирующая до полной глухоты; неустойчивость в ногах и шаткость походки. Эти проявления обусловлены увеличением количества лабиринтной жидкости и повышением давления внутри лабиринта.
Недуг впервые был описан в 19 веке врачом из Франции по фамилии Меньер. Он определил, что при поражении внутреннего уха возникают такие же приступы головокружения, как и при нарушении мозгового кровообращения, ЧМТ, ВСД. Благодаря подобному открытию синдром и получил свое название.
Синдром встречается преимущественно у лиц 30-40 лет. Мужчины и женщины с одинаковой частотой страдают данным недугом. У детей патология практически не развивается. Синдром Меньера наблюдается у жителей Европы. Несколько чаще он наблюдается у лиц умственного труда, особенно проживающих в крупном городе. При синдроме Меньера обычно возникает одностороннее поражение лабиринта. Только у 10% пациентов был зарегистрирован двусторонний характер недуга.
В современной медицине существует два понятия: болезнь и синдром Меньера. Болезнь – отдельная нозология, а синдром – совокупность клинических признаков основной патологии: воспаления лабиринта или паутинной оболочки головного мозга, новообразования мозга. Синдром Меньера считается вторичным явлением, лечение которого направлено на устранение причинного недуга. Согласно статистики в настоящее время синдром Меньера регистрируется намного чаще, чем одноименная болезнь.
Диагностика патологии заключается в проведении отоскопического исследования, аудиометрии, электрокохлеографии, импедансометрии, вестибулометрии, отолитометрии, электронистагмографии, томографии головного мозга и прочих дополнительных методов. Лечение патологии сложное и комплексное, включающее медикаментозную терапию, оперативное вмешательство, физиотерапию, слухопротезирование, средства народной медицины.
Формы синдрома Меньера:
- Кохлеарная — с преобладанием слуховых дисфункций,
- Вестибулярная — с дискоординацией движений и поражением вестибулярного анализатора,
- Классическая — сочетанное поражение органа слуха и равновесия.
Классификация по степени тяжести:
- Легкая — короткие приступы, чередующиеся с долгими ремиссиями без потери трудоспособности,
- Средняя — частые и длительные приступы с утратой работоспособности,
- Тяжелая — приступ возникает регулярно и ежедневно, длится 5-6 часов и приводит к полной утрате трудоспособности без ее восстановления.
Общие сведения
Болезнь и синдром Меньера – это одно из редких негнойных заболеваний внутреннего уха, которое вызвано увеличением объемов внутрилабиринтной жидкости и давления, сопровождается приступами головокружения, глухоты, нарушениями равновесия. Впервые было описано Меньером П., который отметил, что патология встречается у 0,02-0,2% населения, чаще у европеоидов среднего возраста (30-50 лет), но может развиваться и у детей.
Cиндром Меньера: что за заболевание?
Патология является вестибулярным нейронитом и относится к идиопатическим – развивающимся самостоятельно, а не на фоне других недугов. Должно быть ограничено только проявлениями периферического лабиринтного синдрома без признаков центральной дисгармонизации или диссоциации патологических реакций.
Заболевание, которое наиболее часто является причиной рецидивирующего системного вестибулярного головокружения, шумов в ушах и нейросенсорной тугоухости.
https://youtu.be/gOCemp3boY8
Еще немного о лечении синдрома
К сожалению, описываемое заболевание не вылечивается полностью. Врачи при поступлении больного в стационар прежде всего стараются купировать очередной приступ, и через какое-то время синдром Меньера, причины и лечение которого мы описываем, переходит в более легкую форму.
Но болезнь длится много лет. Поэтому в период между приступами больному приходится помнить о своем недуге и поддерживать состояние с помощью комплекса витаминов, а также препаратов, улучшающих микроциркуляцию и действующих на холинреактивные системы.
Если больной ничего не меняет по своему разумению в схеме приема лекарств и ответственно относится ко всем врачебным назначениям, то явное облегчение состояния и возвращение трудоспособности будет достигнуто.
Патогенез
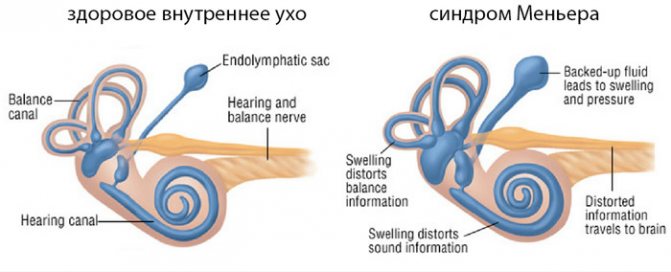
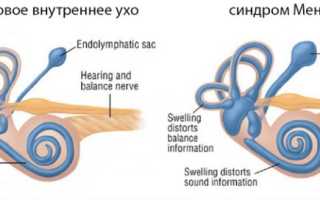
При болезни Меньера происходит увеличение объемов эндолимфы внутри перепончатого лабиринта и соответственно повышение давления. В результате такого эндолимфатического гидропса, вызванного гиперпродукцией, нарушениями циркуляции и резорбции эндолимфы, у больных возникают:
- рецидивирующие приступы односторонней глухоты, которые прогрессируют;
- признаки шума в ушах;
- случаи системных головокружений;
- нарушения чувства равновесия;
- вегетативные расстройства.
Чаще всего эндолимфатический гидропс протекает бессимптомно, не прогрессируя и не вызывая разрыв рейснеровой перепонки. Именно периодические разрывы мембраны вызывают смешение эндолимфы, богатой калием с перилимфой, и как следствие – деполяризацию и перевозбуждение вестибулярного нерва.
Это и приводит к развитию приступообразных головокружений. Тогда как ухудшение слуха и возникновение шумов может быть связано с процессами апоптоза, гибелью нейронов спирального ганглия, затруднением проведения звуковой волны в жидкостях лабиринта, ухудшением трофики лабиринтных рецепторов.
Внутренне ухо здорового человека и при болезни Меньера, выражающейся в увеличении объемов эндолимфы
Важно! Когда эндолимфатический гидропс носит вторичный характер, то есть причины возникновения связаны непосредственно с другой болезнью, то выделяют понятие «синдрома Меньера».
Механизм развития заболевания. Симптомы
Патология характеризуется значительным увеличением количества эндолимфы – вязкой жидкости, которая заполняет полости внутреннего уха. В результате этого повышается внутрилабиринтное давление.
Лабиринт уха – это сложнейший отдел органа. Он представлен двумя частями:
- Костная. Являет собой капсулу из компактной плотной кости. Подразделяется на преддверие, полукружные каналы и улитку.
- Перепончатая. Эта часть взвешена в полилимфе, которая наполняет костный лабиринт. Перепончатый лабиринт, в свою очередь, также наполнен жидкостью – эндолимфой.
Из-за давления на другие части уха возникают нарушения слуха.
Лабиринт уха – это сложнейший отдел организма
Поскольку ухо выполняет еще одну важнейшую функцию – обеспечивает правильное положение тела в пространстве, а также удерживает его равновесие, часто наблюдаются вегетативные расстройства и нарушения координации.
Классификация
В зависимости от развития клинической картины различают три варианта течения болезни Меньера:
- первый (классический) тип – наблюдается одновременное развитие вестибулярных и слуховых нарушений, то есть первый приступ головокружения приводит к снижению слуха и шуму в ухе;
- второй – кохлеарный, характеризуется возникновением изначально слуховых расстройств, к которым в дальнейшем присоединяются вестибулярные;
- третий наиболее редкий – вестибулярный, отличается наличием сначала только приступов головокружений, а проблемы со слухом развиваются в течение года после дебюта патологии.
Как помочь больному во время приступа головокружения
Случается, что на ваших глазах у больного с диагнозом «синдром Меньера» вдруг начинается приступ головокружения. Что делать в таком случае свидетелю? Прежде всего, не паникуйте и не суетитесь!
- Помогите больному удобнее лечь на кровать и придерживайте ему голову.
- Посоветуйте пациенту не двигаться и лежать спокойно, пока приступ не закончится.
- Обеспечьте тишину и покой, убрав все шумовые и световые раздражители: выключите яркий свет, а также телевизор или радио.
- К ногам больного лучше всего приложить грелку с теплой водой (сойдет и бутылка, если нет грелки), а на затылок поставить горчичники. В этих случаях можно использовать и бальзам «Золотая звезда», обладающий разогревающим эффектом: его втирают мягкими движениями в воротниковую зону и за ушами.
- Вызовите скорую помощь.
Причины
Ученые до сих пор до конца не выяснили этиологию болезни Меньера, но более склонны к заболеванию особы интеллектуального вида труда и жители больших городов. Предпосылкой патологии могут быть:
- заболевания сосудов;
- травмы головы либо уха;
- аутоиммунные, воспалительные или инфекционные процессы во внутреннем ухе;
- повышенное внутричерепное давление;
- гипертонический криз;
- нарушение функционирования нервов, иннервирующих сосуды внутреннего уха;
- врожденные нарушения, например, дисплазия Мондини.
Еще несколько советов
Больным синдромом Меньера придется несколько откорректировать и свой рацион. Из него нужно исключить все острое и соленое и обогатить его соками, а также свежими овощами и фруктами. Супы придется варить на овощном бульоне или на молоке. А три раза в неделю заменять их свежими овощными салатами.
В ежедневный рацион нужно включить богатые калием продукты: курагу, творог и печеный картофель. А дважды в неделю устраивать разгрузочные дни, чтобы очистить организм от скопившихся шлаков.
Эта диета, наряду с регулярной тренировкой вестибулярного аппарата, также поможет облегчить ваше состояние. Будьте здоровы!
Симптомы болезни Меньера
Проявления болезни внутреннего уха могут начинаться как с нарушений работы вестибулярного аппарата, так и с ухудшения остроты слуха, заложенности уха и возникновения ушного шума. Первые несколько лет явления тугоухости преходящие, наблюдается флуктуация слуха, между приступами может наблюдается почти полное восстановление уровня слуха. В дальнейшем признаки синдрома только усиливаются и постепенное снижение уровня слуха приводит к его полной утрате.
Основные симптомы синдрома Меньера представляют собой:
- системные приступы головокружения длительностью до 20 минут, которые возникают достаточно часто с определенной регулярностью;
- нарушение равновесия, проявляющееся в невозможности ходить и удерживать тело в положении стоя и даже сидя;
- приливы тошноты и рвоты;
- возникновение спонтанного нистагма, но только во время приступов;
- повышенная потливость;
- изменения артериального давления, чаще в сторону понижения, реже повышения, что может выражаться в бледности кожных покровов;
- возникновение неприятных ощущений, звона или шума (тиннитуса) в одном или обоих ушах (встречается не более чем у 15% больных);
- ощущение заложенности ушей или оглушения;
- атаксия;
- дискоординация;
- пониженная температура тела.
Среди постоянных нарушений выделяют прогрессирующее снижение уровня слуха и тиннитуса. И если сначала эти проявления односторонние, то со временем патология переходит и на второе ухо, вызывая полную глухоту.
Данная лабиринтопатия достаточно непредсказуема, симптоматика бывает разной выраженности и интенсивности, вызывая у больного, то ухудшение состояния, добавление новых проявлений, то напротив – исчезновение некоторых дефектов. Например, лабиринтные атаки и головокружение могут начинаться внезапно, отличаться по длительности и частоте, чем существенно понижают качество жизни и лишают трудоспособности. Человек лишается возможности водить автомобиль или работать с другими сложными механизмами, заниматься различными видами активности, ходить на работу и со временем в целях безопасности остается дома все чаще.
Для периферического лабиринтного синдрома характерна фазность течения. В период обострения на протяжение нескольких недель приступы головокружений могут возникать достаточно часто и повторяться неоднократно, а вестибулярные проявления не исчезать полностью, а только стихать. Затем наступает ремиссия и фаза благополучия на протяжение месяцев и даже лет. Но с течением болезни симптомы становятся более выраженными и даже во время ремиссии человек испытывает общую слабость, легкое расстройство равновесия и ощущение тяжести в голове.
Интересно, что в некоторых случаях синдром Меньера проходил самостоятельно и больше не рецидивировал, да и многие пациенты замечали, что по прошествии 7-10 лет симптомы постепенно снижали свою выраженность и частоту – приступы головокружений, тиннитуса тревожили все реже либо не возникали больше вовсе и слух при этом нормализовался.
Как диагностируется заболевание
Проводящаяся для подтверждения диагноза «синдром Меньера» диагностика заключается, как правило, в осмотре больного врачом-отоларингологом и обязательно неврологом. Эти обследования должны проводиться в нескольких направлениях:
- тональная и речевая аудиометрия (помогает уточнить остроту слуха и определить чувствительность уха к звуковым волнам разной частоты – описываемая болезнь имеет на аудиограмме специфический рисунок, позволяющий выявить ее на ранних стадиях);
- тимпанометрия (помогает оценить состояние среднего уха);
- акустическая рефлексометрия;
- рентген шейного отдела позвоночника;
- магнитно-резонансная и компьютерная томография, помогающая выявить возможные опухоли, провоцирующие развитие патологического состояния;
- реовазография (определяет состояние циркуляции крови в сосудах рук и ног);
- доплероскопия (одна из разновидностей УЗИ) сосудов головного мозга.
Диагноз устанавливается по результатам этих обследований. Лечение же проводят как во время приступов, так и в период между ними.
Анализы и диагностика болезни Меньера
Для выявления идиопатического эндолимфатического гидропса, лежащего в основе болезни Меньера необходима комплексная оценка результатов ряда камертональных исследований, пороговой аудиометрии, слуховой чувствительности, а также учет данных анамнеза, сбор жалоб пациента и клинических проявлений заболевания.
Диагностика включает в себя проведение электрокохлеографии, тональной пороговой аудиометрии, УЗВ-тестов, теста для определения латерализации громких звуков, дегидратационного теста, экстратимпанальной электрокохлеографии, отоакустической эмиссии, функциональной компьютерной стабилографии.
Принципы диагностики
Далее проводят исследование функции слуха и органа равновесия.
Проводят пробы с камертоном: Вебера, Ринне. Они позволяют отличить поражение звуковоспринимающего аппарата (внутреннего уха) от звукопроводящего (наружный слуховой проход, среднее ухо).
Проводится в обязательном порядке аудиометрия. При проведении тональной пороговой аудиометрии при болезни Меньера наблюдаются изменения в восприятии низких частот, снижение слуха не превышает I степени (в начале заболевания). При прогрессировании болезни снижается слышимость всех частот, глубина нарушения слуха возрастает. При проведении надпороговой аудиометрии определяется положительный феномен ускоренного нарастания громкости.
Вестибулярные расстройства подтверждаются целым рядом методик: вестибуломерии (с проведением ряда проб по типу калорической, вращательной, указательной, пальценосовой и других), стабилографии (оценка устойчивости тела), исследования спонтанного нистагма и так далее.
Также для диагностики болезни Меньера используют методики, подтверждающие повышение количества эндолимфы и повышение ее давления: дегидратационные пробы и электрокохлеографию.
Дегидратационная проба заключается в использовании раствора глицерола в дозе 1,5-2 г/кг массы тела с фруктовым (чаще лимонным) соком и водой (что позволяет усилить эффект глицерола). Исследуют слух перед пробой и через 1,2,3, 24 и 48 ч от момента приема препарата. Глицерол вызывает снижение давления эндолимфы, и при наличии болезни Меньера после его приема наблюдается снижение порога восприятия в диапазоне исследуемых частот (то есть слух несколько улучшается). Есть определенные цифровые критерии изменения слуха, позволяющие подтвердить повышение давления эндолимфы.
Электрокохлеография позволяет регистрировать электрические импульсы от улитки и слухового нерва через 1-10 мс от воспроизводимого стимула. Изменения амплитуды регистрируемых потенциалов действия и их длительности позволяют подтвердить избыток эндолимфы и повышение ее давления во внутреннем ухе.
Диагностика заболевания требует проведения компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) головного мозга для исключения других причин появления симптомов, сходных с болезнью Меньера (например, невриномы слухового нерва, рассеянного склероза, нарушений кровообращения в вертебро-базилярном бассейне и других). С целью дифференциальной диагностики проводят и эхоэнцефалографию, электроэнцефалографию, реоэнцефалографию, ультразвуковое исследование сосудов головы и шеи, исследование слуховых вызванных потенциалов.
В большинстве случаев такое комплексное использование различных методов диагностики позволяет правильно установить диагноз.
Процедуры и операции
Больным, страдающим от болезни или синдрома Меньера, могут быть рекомендованы щадящие хирургические вмешательства:
- дренирование эндолимфатического мешочка — помогает снизить давление в эндолимфатической области и уменьшить выраженность симптоматики, не нанося вред структурам пораженного уха;
- саккулотомия – декомпрессивное оперативное вмешательство, которое представляет собой вскрытие перепончатого сферического мешочка преддверия лабиринта уха;
- пересечение преддверно-улиткового — вестибулярного нерва позволяет устранить афферентную импульсацию и избавить от вестибулярных расстройств;
- лазеродеструкция, проведенная на горизонтальном полукружном канале дает возможность пациентам избавиться от приступов головокружения, задержать развитие тугоухости и нарушений во втором ухе.
В крайних случаях прибегают к проведению декомпрессивных и деструктивных операций (лабиринтэктомии, кохлеосаккулотомии, вестибулярной нейрэктомии и пр.), ведь они могут привести к односторонней глухоте и возобновлению приступов нейросенсорного головокружения.
Лечение болезни Меньера народными средствами
Не смотря на то, что болезнь неизлечима, многие не хотят сдаваться или принимать всю жизнь медицинские препараты, в таких случаях им приходят на помощь лекарственные растения. Существуют разные способы лечения болезни Меньера народными средствами:
- корень подсолнуха – помочь может его отвар, собранный по осени корень нужно измельчить и варить стакан сырья в 3 л воды в течение 2 часов, выпить его следует не более чем за 2 дня, курс длительный – месяц и более;
- черная редька – используется и сок, который рекомендовано выпивать по 1 чайн. ложке после еды, и жмыхи – их нужно смешать с медом и кушать по 2 стол. ложки 3 раза в день;
- листья березы и трава полевого хвоща – необходимо приготовить отвар, взяв по 30 г сырья на стакан воды, варить не более 5 минут, выпить этот стакан отвара нужно в течение дня;
- корень крапивы – можно заваривать как чай, достаточно 2 чайн. ложек растительного сырья;
- зола после сжигания стеблей бобов – ее нужно перетереть в порошок и смешивать 0,5 чайн. ложки с 1 стол. ложкой водки, принимать 3 раза в день.
Лечебные мероприятия
Синдром Меньера полностью не излечивается. Эта патология медленно прогрессирует, и у больных рано или поздно происходит необратимое снижение остроты слуха. Симптоматическая терапия направлена на устранение основных клинических признаков недуга.
Как самостоятельно оказать помощь больному до приезда скорой помощи? Для начала необходимо уложить его на кровать и поддержать ему голову. Лежать он должен спокойно, не совершая лишних движений. Больному нужна тишина и покой. Поэтому следует устранить явные раздражители – яркий свет и громкий звук.
Консервативное лечение
Консервативная терапия включает соблюдение диеты, прием лекарственных средств, физиотерапию, использование средств народной медицины.
Диетотерапия заключается в исключении из рациона острых, жирных, пряных, копченых и соленых блюд, крепкого чая и кофе, алкоголя. Необходимо ограничить употребление жидкости до 1,5 л в сутки. Ежедневное меню следует обогащать натуральными соками и продуктами, содержащими калий. Больным рекомендованы овощные супы и салаты, кисломолочные продукты, каши и цельнозерновой хлеб. Разгрузочные дни 1-2 раза в неделю помогут очистить организм от шлаков.
Медикаментозное лечение направлено на купирование остро возникшего приступа и нормализацию общего самочувствия больных в период ремиссии. Поскольку причины синдрома не установлены, эффективность такого лечения весьма относительная.
Больным назначают следующие лекарства:
- Медикаменты, улучшающие мозговую микроциркуляцию – «Кавинтон», «Циннаризин»,
- Диуретики – «Спиронолактон», «Фуросемид», «Гипотиазид»,
- Препараты, тонизирующие вены – «Флебодиа», «Венарус»,
- Седативные средства – «Реланиум», «Феназепам»,
- Противорвотные средства – «Церукал», «Осетрон»,
- Вазодилататоры – «Дротаверина гидрохлорид»,
- Спазмолитики – «Эуфиллин», «Папаверин», «Дибазол»,
- Сенсибилизирующие препараты – «Димедрол», «Супрастин»,
- Стероиды – «Преднизолон», «Дексаметазон»,
- Витамины А, Е, В, РР.
Больным с синдромом Меньера показано амбулаторное лечение. Госпитализируют их в крайне тяжелых случаях — при наличии неукротимой рвоты или неспособности к самостоятельному передвижению. Пациенты в удовлетворительном состоянии должны регулярно посещать своего лечащего врача. Если это невозможно, то участковый терапевт выезжает к больным на дом. С помощью лекарственных средств можно уменьшить длительность приступов, частоту их возникновения и тяжесть клинических проявлений.
Физиотерапия проводится в межприступный период и включает следующие процедуры:
- Ультрафиолетовое воздействие на рефлексогенную воротниковую зону,
- Воздействие импульсного тока высокого напряжения, высокой частоты и малой силы на воротник,
- Сочетанное воздействие на организм гальванизации и лекарственных препаратов,
- Водная терапия – лечебные ванны,
- Массаж шейно-воротнковой области,
- Рефлексотерапия,
- Акупунктура,
- Магнитолазерное воздействие,
- ЛФК.
Специальные физические упражнения повышают резистентность вестибулярного аппарата. Они нормализуют координацию движений, повышают порог возбуждения, восстанавливают устойчивость вертикальной позы человека.
Средства народной медицины дополняют, но не заменяют медикаментозную терапию. Применять их можно только после консультации со специалистом. В лечении синдрома Меньера используют морскую капусту; настой плодов боярышника; отвар соцветий календулы; спиртовую настойку лугового клевера; настой корня девясила, лопуха, чабреца, спорыша; чай из имбиря с добавлением мелиссы, лимона, апельсина; настой цветков ромашки; вкладывание в ухо тампонов, смоченных луковым соком.
Врачебные рекомендации при синдроме Меньера:
- Сбалансированное и рациональное питание,
- Соблюдение режима дня,
- Выполнение физических упражнений, тренирующих координацию и вестибулярный аппарат,
- Предупреждение контактов с аллергенами,
- Отказ от вредных привычек,
- Ведение здорового образа жизни,
- Полноценный сон и отдых,
- Профилактика стрессов,
- Укрепление иммунитета.
Выполнение всех врачебных рекомендаций не дает стопроцентной защиты от обострения патологии.
Оперативное вмешательство
При отсутствии эффекта от проводимой консервативной терапии переходят к хирургическому лечению. Его цель – улучшить отток эндолимфы, снизить возбудимость вестибулярных рецепторов, сохранить и улучшить слух.
- Дренирующие операции – дренирование очага во внутреннем ухе путем его вскрытия и удаления содержимого; образование нового овального окна, ведущего во внутреннее ухо; дренирование эндолимфатического пространства ушного лабиринта через сферический мешок перепончатого лабиринта; перерезание вестибулярного нерва.
- Деструктивные операции — иссечение сухожилий мышц полости среднего уха; лабиринтэктомия; лазерная и ультразвуковая деструкция клеток лабиринта.
- Пересечение или клипирование шейного симпатического нерва, нервных ганглиев, барабанного сплетения.
- Операции на стремени — стапедэктомия и стапедопластика: резекция ножек стремени, перфорация его основания и навешивание синтетического протеза.
Альтернативные методы лечения – химическая абляция, представляющая собой метод введения химического соединения непосредственно в лабиринт с целью развития некроза клеток внутреннего уха. Обычно используют спирт или антибиотик, например, гентамицин. Отмирание клеток лабиринта приводит к прерыванию передачи импульсов на стороне поражения. При этом функцию равновесия берет на себя здоровое ухо.
Если у больного имеется двустороннее поражение лабиринта, развивается полная глухота. Таким пациентам поможет только слухопротезирование.В настоящее время существует множество видов слуховых аппаратов. Врач-сурдолог подберет подходящий вариант каждому пациенту индивидуально после получения результатов объективного инструментального обследования.
Диета при болезни Меньера
Бессолевая диета
- Эффективность: 5-10 кг за 13 дней
- Сроки: 13 дней
- Стоимость продуктов: 4500-8000 рублей за 13 дней
Помимо медикаментозной терапии в предупреждении и облегчении приступов, вызванных патологией, достаточно важную роль играют немедикаментозные методы лечения, одним из которых является соблюдение особой диеты. Она ставит под запрет некоторые продукты и напитки и вносит рекомендации по составлению каждодневного меню. Под строгим запретом для людей, страдающих болезнью Меньера должны быть:
- слишком соленые продукты, в том числе магазинные снэки (сухарики, орешки, чипсы), консервированные и моченые овощи, а также должно быть строгое ограничение по потреблению поваренной соли – не боле 1-1,5 г в день;
- алкоголь и кофеинсодержащие напитки.
Лечение в межприступный период
Лечение в межприступный период заключается в комплексной терапии: бессолевой диеты, прием диуретиков и продолжительные курсы бетагистина гидрохлорида. Бессолевая диета направлена на изменение осмолярности плазмы и эндолимфы. Больным необходимо ограничить потребление поваренной соли до 2 г в сутки. Курс внутривенных инъекций гидрокарбоната натрия требуется для поддержания кислотно-основного баланса крови. Для улучшения терапевтического эффекта назначают препараты, улучшающие циркуляцию крови головного мозга и внутреннего уха (Полиглюкин, Реополиглюкин, Кавинтон), витамины группы В, венотоники (Детралекс), спазмолитики (Эуфиллин, Дибазол), седативные лекарственные средства.
С целью уменьшения частоты возникновения приступов больным рекомендуется ограничить провоцирующие факторы: стрессы, курение, прием алкоголя, подводное плавание, употребление кофеина, противопоказана работа на высоте с движущимися предметами. В настоящее время отмечается хороший лечебный эффект приема глюкокортикоидов внутрь или в виде инъекций в барабанную перепонку.
Хирургическое лечение болезни Меньера
Хирургические вмешательства на нервах и их сплетениях эффективно на начальной стадии болезни Меньера в первые два года. К таким относятся:
- Пересечение вестибулярного нерва — сложная нейрохирургическая операция. Позволяет сохранить слух, так как удаляется только вестибулярная часть преддверно-улиткового нерва. Однако возможны следующие осложнения: внутричерепные инфекции, головные боли, ликворея;
- Деструкция шейного узла;
- На любой стадии болезни возможно лазерное разрушение рецептора полукружного канала. Это позволяет сохранить слуховые функции;
Операции, направленные на восстановление давления в перепончатом лабиринте показаны при постоянном гидропсе на II- III стадии:
- Дренирование улиткового протока проводится путем его рассечения;
- Шунтирование эндолимфатического мешка;
- Вскрытие мешочков преддверия.
Такие хирургические манипуляции обладают высоким терапевтическим эффектом и не сопровождаются осложнениями со стороны слухового восприятия.
Интратимпанальное введение антибиотиков, в частности гентамицина, обычно проводится при одностороннем поражении и может сопровождаться прогрессированием тугоухости.
Нестандартные методы лечения болезни Меньера
Среди альтернативных подходов для лечения болезни Меньера больные часто прибегают к приему фитопрепаратов, никотиновой кислоты, биофлавоноидов, корня имбиря, акупунктурам. В настоящее время больные часто самостоятельно, без рекомендаций врача, для снятия рвоты используют креозот. Терапию креозотом относят к гомеопатии, такой вид лечения малоизучен и включает большое количество побочных действий.
В состав комплексного лечения болезни Меньера входит физиотерапевтические процедуры:
- Массаж головы и шеи;
- Электрофорез;
- Морские, хвойные ванны;
- УФ-облучение воротниковой области.
В Юсуповской больнице на протяжении нескольких лет успешно занимаются лечением болезни Меньера с использованием новых методик. В клинике вы можете получиться консультацию необходимого специалиста.
Лечение народными средствами
В лечении болезни и синдрома Меньера можно применять следующие народные средства:
- Плоды боярышника. Плоды боярышника вымыть, высушить и размельчить. 2 столовые ложки полученного продукта залить крутым кипятком 300 — 400 мл. Для хранения можно использовать термос, в течение дня пить перед едой.
- Морская капуста. Морскую капусту высушить и растолочь. Полученный порошок съедать перед обедом по чайной ложке.
- Соцветия лугового клевера. Из лугового клевера можно приготовить настойку на водке. 2 столовые ложки сухого клевера залить водкой 500 мл. Настаивать в темном месте, в стеклянной посуде, в течение 10 дней. Готовую настойку пить перед едой по чайной ложке. Принимать длительно, на протяжении 3 месяцев, с интервалами по 10 дней.
- Корень девясила. Из корня девясила готовят настой. Вскипятить 200 мл воды и дать ей остыть (до 30 — 40 градусов), высыпать 1 чайную ложку высушенного корня в воду. Дать настояться 10 минут. Полученный раствор процедить и пить по 50 мл в течение дня.
- Соцветия календулы. Цветы календулы хорошо выводят лишнюю жидкость при головокружении, что можно использовать в лечении болезни. Взять 10 грамм сухих цветов, заварить в термосе 200 мл горячей воды (50 — 60 градусов). Можно применять длительно, выпивая по столовой ложке три раза в течение дня.
Средства народной медицины не могут быть заменой лекарственных средств при данной патологии, но в комплексе с медикаментозной терапией могут облегчить тяжесть приступов. В период ремиссии, когда приступов нет, фитотерапия может быть хорошим дополнением к базовому лечению болезни Меньера.
Стадии и характерные симптомы
В медицинской науке выделяется две стадии синдрома:
1 стадия, при которой влагалище и матка отсутствуют;
2 стадия – органы частично присутствуют.
Синдром Рокитанского-Кюстнера не имеет особых признаков развития, так как патологические органы находятся внутри тела. Их отсутствие также скрыто от внешнего обзора. При этом у женщины сохраняются половые признаки.
Первым тревожным симптомом синдрома выступает отсутствие месячных в том возрасте, когда их появление обусловлено физиологией женщины. Согласно отзывам гинекологов, среди пациенток с диагнозом аменорея в двух случаях из десяти обнаруживается данный синдром.
В большинстве эпизодов патология диагностируется у подростков. Женщины более старшего возраста могут испытывать проблемы в сексуальной жизни.
Если синдром сопровождается сопутствующими нарушениями других органов, появляются соответствующие симптомы. Однако они не служат прямым доказательством того, что в репродуктивной системе женщины произошли серьезные изменения.
Виды
Выделяют три разновидности синдрома Майера-Рокитанского-Кюстнера:
- Классический тип. Матка и влагалище отсутствуют. Но других проявлений нет. Из трех пациенток у двух наблюдается именно этот вариант заболевания.
- Атипичный синдром. У женщины нет матки и влагалища. Одновременно нарушается функция яичников. Данный вариант заболевания является характерным для четверти больных.
- Синдром второго типа. Дополняется грубыми аномалиями развития скелета. Это самый тяжелый вариант. Он встречается в 12% случаев.
Эффективность хирургии
Когда, несмотря на проводимое медикаментозное лечение болезни, пациент сталкивается с наращиванием неприятных признаков, или приступы не прекращаются вовсе, рекомендовано оперативное вмешательство. К сожалению, врачи не могут гарантировать вам стопроцентной сохранности слуха в таком случае.
Главная направленность органосохраняющих операций связана с нормализацией работы вестибулярного аппарата. При этом иссечения каких-то анатомических структур подразумевается далеко не всегда. Чаще всего операции требуют использования гормональных препаратов, вводящихся в среднее ухо. Чтобы временно улучшить состояние пациента, рекомендуется декомпрессия мешочка эндолимфатического типа.
Согласно отзывам большинства пациентов, которые перенесли данную операцию, можно рассчитывать на более редкие и менее выраженные приступы. Отсутствует головокружение, не ухудшается слух, уже не говоря о его потере. Порой приходится делать операции радикального спектра. К ним относятся необратимые варианты, при которых производится иссечение на полной или частичной основе функциональных отделов слуховой системы в пределах участка, на котором присутствует поражение.
Для удаления всех структур внутреннего уха используется лабиринтэктомия. После лечения отмечается заметная регрессия симптомов болезни Меньера. Однако на стороне оперируемого уха у больного отсутствует возможность восприятия звуков. Сейчас альтернативным вариантом предлагается лабиринтэктомия химического типа. Для ее проведения используется препарат гентамицин, который провоцирует отмирание клеток аппарата вестибулярного типа. У такого метода заметный лечебный эффект, однако в таком случае пациент сохраняет слух.
Осложнения и последствия
Нарушения, возникающие на эмбриональной стадии развития плода, когда формируется репродуктивная система, могут сопровождаться целым рядом осложнений и иметь серьезные для здоровья человека последствия.
Синдром Рокитанского-Кюстнера вызывает бесплодие. Женщина лишена возможности родить ребенка естественным путем. Так как яичники не утрачивают свою функцию, наблюдаются набухание молочных желез и боли в области живота. Обычно синдром выявляется при обращении девушек к врачу с жалобами на отсутствие менструации или разрыв промежности в результате полового акта. Иногда возникают разрывы органов мочевыделительной системы. Это одно из самых серьезных осложнений, требующих проведения операции и длительного реабилитационного периода. Особенно страдают прямая кишка и мочевой пузырь. Недоразвитость половых органов оказывает негативное влияние на работу сердца, проходимость сосудов, позвоночник.
Консультации специалистов
Генетика
| Наименование услуги | Стоимость, руб. |
| Первичная консультация генетика | 2 700 |
| Повторная консультация генетика | 2 500 |
| Консультация генетика по скайпу или телефону | 2 500 |
Гинекология
| Наименование услуги | Стоимость, руб. |
| Первичная консультация гинеколога | 2 300 |
| Повторная консультация гинеколога | 1 900 |
| Первичный прием по уро-гинекологии | 2 400 |
| Повторный прием по уро-гинекологии | 1 900 |
Эндокринология
| Наименование услуги | Стоимость, руб. |
| Консультация эндокринолога | 2 300 |
Гимнастика для вестибулярного аппарата при головокружениях
Вестибулярная гимнастика способствует восстановлению нарушенного органа равновесия, улучшению адаптации человека к изменениям окружающей среды при поворотах головы, тряске, вибрации и прочих дезорганизующих факторах.
Занятия, для того чтобы получить стойкий эффект, должны быть продолжительными и регулярными. Но без сильной нагрузки. Если состояние ухудшилось, придется упражнения приостановить. А потом при нормализации снова начать.
При сильном головокружении лечебную гимнастику стоит начать с самых простых упражнений:
- Ходить по прямой линии, одновременно плавно поворачивая голову то вправо, то влево.
- Медленные наклоны головы в положении сидя вправо — влево, вверх-низ.
- Из сидячего положения медленно поднять предмет, лежащий у ног и снова опустить его.
Если все хорошо получается, следует переходить к более продвинутой тренировке вестибулярной системы…
- Стоя, с закрытыми глазами, медленно согнуть в колене и приподнять одну ногу, потом поменять ее на вторую. Сделать 6 раз смену ноги.
- Из лежачего положения коснуться левым локтем правого колена, а потом зеркально правым локтем левого колена, повторить 10 раз.
- Пациенты помоложе могут попробовать пронести и не уронить книжку на голове. Также полезны перебрасывания теннисного мячика из одной руки в другую и обратно.
- Пожилым больным советуют из положения полунаклона поднять руки вверх и удерживать их не менее 10 секунд.
- Лежа стоит медленно перекатиться на левую сторону, а потом аналогично, на правую, несколько раз повторить.
Очень важно при синдроме Меньера делать упражнения и на координацию глаз.
- Поднимать и опускать взгляд неторопливо вверх-вниз с постепенным увеличением скорости.
- Вращения головы по часовой стрелке и против.
- Из положения сидя смотреть прямо на лист бумаги, поставленный перед глазами, поворачивать голову вправо-влево, не отрывая взгляд от любой точки на листе.
- Вытянуть руку с выставленным пальцем и то приближать ее к глазам, то отдалять.
Если предложенные упражнения не вызвали особых затруднений, можно:
- Ходить задом наперед.
- Сохранять равновесие стоя с поднятыми и сведенными вместе руками не менее половины минуты.
- Поднимание на цыпочках 20-30 раз одномоментно.
- Доставать носки ног пальцами рук, делая наклоны вниз.
Первая помощь при приступе
При первых признаках приступа больного следует уложить на кровать в такой позе, которая наиболее способствует облегчению состояния. К ногам можно приложить грелку. Следует позаботиться о том, чтобы резкие звуки и яркий свет не мешали. Затем необходимо вызвать бригаду медицинских работников.
По согласованию с врачами медикаментозная помощь включает внутримышечное введение «Супрастина», «Промедола». Дальнейшая тактика лечения больного определяется после госпитализации.
Такие приступы не угрожают жизни, но непосредственно влияют на течение болезни. Если они не исчезают, а только усиливаются, это может повлечь за собой инвалидность. Именно поэтому грамотная и своевременная терапия играет здесь первоочередную роль.
Что провоцирует приступы?
Несмотря на неизбежность проявления симптоматики развившегося заболевания, пациенты отмечали некоторые закономерности, а именно — спровоцировавшие начало приступа факторы.
- Стресс — самый главный провокатор начала приступов. Специфическое гормоны, выбрасывающиеся в кровь при эмоциональных переживаниях, воздействуют на сосуды, что приводит к резкому изменению давления жидкости во внутреннем ухе.
- Курение также приводит к изменению просвета сосудов и способно повлиять на изменение давления во внутреннем ухе.
- Громкие, резкие или высокие звуки нередко провоцируют развитие патологий органов слуха, в том числе и синдром Меньера.
- Вибрация от работы мощных двигателей и механизмов создает губительные для пораженного органа колебания, вызывая приступы.
- Чрезмерная нагрузка на вестибулярный аппарат, которая возникает при длительном сохранении равновесия, управляемой несимметричности движений, а также при укачивании в разных видах транспорта, способна спровоцировать начало сильного приступа.
- Изменения погоды, сопряженные с перепадами давления, пагубно отражаются на состоянии больных с синдромом Меньера.
- Лор-инфекции, переходящие в отит среднего уха, приводят к увеличению выработки секрета во внутреннем ухе, а повысившееся давление запускает механизм приступа.
Реализация репродуктивного потенциала
Возможность ведение половой жизни – не единственная цель лечения. Многие женщины желают иметь детей. С помощью современных вспомогательных репродуктивных технологий это возможно.
Яичники женщины с синдромом Майера-Рокитанского-Кюстнера обычно функционируют в полной мере. В них синтезируются гормоны, происходят овуляторные процессы и созревают яйцеклетки. Проблема заключается лишь в отсутствии полноценной матки. Поэтому женщина не может забеременеть.
ЭКО в данном случае не поможет. Потому что недоразвитая матка не позволяет выносить беременность. Но может быть использована технология суррогатного материнства. Суть процедуры:
- У пациентки берут яйцеклетки прямо из яичника. Для этого используется процедура под названием пункция фолликулов. Чтобы ооцитов было много, проводится гормональная стимуляция суперовуляции.
- Яйцеклетки оплодотворяются спермой супруга.
- Получившиеся эмбрионы переносят в матку другой женщине (суррогатной матери). Перенос возможен как в свежем цикле (тогда он синхронизируется с циклом биологической матери), так и в криоцикле. Во втором случае эмбрионы замораживают, а затем размораживают непосредственно в день переноса.
Суррогатная мать рожает малыша и передает биологическим родителям. В результате они получают генетически родного ребенка. Процедура стоит достаточно дорого. Но для женщины с синдромом Майера-Рокитанского-Кюстнера это единственный шанс стать матерью.
Не стоит бояться, что нарушение формирования половых органов возникнет и у ребенка. Болезнь не передается генетически.
Общая информация
Под болезнью Меньера понимается патология невоспалительной природы, которая поражает область внутреннего уха. Она проявляется регулярными приступами так называемого лабиринтного головокружения, прогрессирующим снижением слуха. Лечение заболевания основывается на медикаментозной терапии комплексного характера. В том случае, если она оказывает неэффективной, прибегают к хирургическому вмешательству и слухопротезированию.
Болезнь Меньера впервые была описана в 1861 году. Французский медик, по имени которого была названа патология, озвучил ее основные симптомы. Он исследовал приступы головокружения, которые также встречаются при вегетососудистой дистонии, нарушении венозного оттока, черепно-мозговых травмах и других заболеваниях.
Патология обычно проявляется в возрасте от 30 до 35 лет. У детей и подростков ее диагностируют крайне редко.
Во избежание серьезных осложнений необходимо своевременно лечить болезнь Меньера, диагностика которой играет решающее значение при выборе метода терапии.
Диагностические вопросы и лечение
Для диагностики собирается анамнез больного. Учитываются все клинические проявления болезни. Речь идет о комплексе характерных приступов головокружения, во время которых возникает ощущение заложенности и шума в ушах. При этом врачу важно понять, имеет ли место быть именно болезнь или все-таки синдром. Если речь идет о синдроме, то выясняется первопричина, которая могла привести к патологии. Это могут быть травмы головы, инфекции, нарушения нервов и многое другое. Для более точной диагностики и успешного дифференцирования заболевания проводят комплексное исследование слухового анализатора, проверяется и головной мозг.
На сегодняшний день врачи не в состоянии вычленить эффективное средство, которое поможет полностью исцелиться от болезни Меньера. Заболевание в основном прогрессирует, просто скорость этого прогресса поддается замедлению. Проявляется это в слуховых проблемах. Полной остановки этого процесса добиться невозможно, поэтому лечение большинству пациентов назначается для устранения неприятной симптоматики.
Когда наступает ремиссия, речь идет о профилактических формах лечения. Когда происходит обострение, лечение главной своей задачей подразумевает улучшение состояния с общей точки зрения. В большинстве случаев амбулаторного лечения достаточно. Нужно лишь добиться постановки на учет, в рамках которого вы будете постоянно посещать врача. Важно помнить о вызове врача на дом во время приступа. Из-за сильной дезориентированнности, выходить на улицу не рекомендуется.
Со всеми предписаниями и медикаментами пациент работает самостоятельно дома. Госпитализировать больного могут только при сильной выраженности приступа, или если планируется операция. Порой госпитализация требуется для оценки патологического воздействия скоплением эндолимфы.