Рак пищевода – злокачественное заболевание, развивающееся из клеток эпителия слизистой оболочки стенок пищевода. Этой разновидностью рака чаще всего заболевают пожилые люди, возраст которых превышает 55 лет. Встречается чаще у мужчин, чем у женщин. Причиной этого является курение и злоупотребление алкоголем, которые повышают риск возникновения патологии.
Есть страны, где эта болезнь встречается чаще. К ним относятся Япония, часть регионов Китая, некоторые области Сибири, Иран, государства Средней Азии. Объясняется это тем, что население употребляет много острой пищи, пряностей и маринадов, а овощей и фруктов потребляется намного меньше. По статистике, люди с тёмным цветом кожи болеют раком пищевода намного реже, чем люди со светлой кожей.
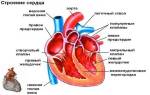
Пищевод у человека находится между 6-м шейным и 11-м грудным позвонками, связывает глотку с желудком и доставляет пищу к месту переваривания. Это мышечная трубка полая внутри. Пищевод и желудок разделяются сфинктером, который не даёт пище двигаться обратно. У взрослого человека пищевод бывает длиной примерно 41-43 см., в диаметре — в среднем до 25 см. Анатомически состоит из трёх отделов: верхний (шейный), средний (грудной) и нижний (брюшной). Стенки пищевода состоят из трёх слоёв ткани: мышечной, слизистой и соединительной. В брюшной части дистального отдела пищевода находятся гормонально-активные железы и островки эктопии желудочного эпителия, которые имеют большое значение в развитии пептических язв и различных структур.
Болезни и патологии пищевода
Рак пищевода начинает формироваться в клетках эпителия внутренней слизистой оболочки (карциномы), по мере развития распространяется на другие слои. Первым симптомом новообразования является появление затруднений при глотании пищи, вызванным сужением просвета пищевода.
Подслизистое образование пищевода – что же это такое? Онкология или подслизистое злокачественное новообразование (Зно) пищевода считается редким, но наиболее сложным явлением. Заболевание бывает как доброкачественным, так и злокачественным. Опухоли формируются из разных слоёв стенок пищевода, каждое новообразование по типу строения тканей (гистологии) имеет личную классификацию.
Читайте также: Из-за чего возникают расстройства кишечника у беременных
Формы болезни
Острое состояние
Легкая форма не причиняет особых неудобств, но если вовремя не обратить внимание на первые симптомы, переходит в острую. При осмотре видна гиперемия пищевода, прохождение пищи сопровождается болью. Как правило, параллельно острому состоянию протекают заболевания желудка.
Симптомы
Характер симптомов зависит от степени воспалительного процесса. Катаральная форма протекает без признаков, иногда появляется дискомфорт при приеме горячей, холодной еды, отечность и покраснение. Тяжелые формы сопровождаются повышенной температурой, общим недомоганием, отеком, острой гиперемией. Пациентам приносит дискомфорт боли в шее, за грудиной, изжога, затрудненное глотание и усиление слюноотделения.
Чрезвычайно сложная форма сопровождается рвотой с кровью, больному грозит шоковое состояние. Через неделю после обострения наступает мнимое выздоровление, симптомы стихают, нормализуется процесс приема пищи. Если не провести необходимое лечение, тяжелые очаги начнут рубцевание, следствие — дисфагия.
Подострое состояние
Длится на протяжении 4- 6 месяцев. Состояние может ухудшаться, а затем входить в хроническую форму. Симптомы повторяют острую форму. Больной чувствует изжогу, гиперемия стенок, жжение в груди, болевые ощущения появляются реже, чем при остром состоянии.
Хроническое состояние
Можно назвать процесс продолжительностью более 6 месяцев. Регулярная травма слизистой, воздействие кислотной среды, некоторые заболевания (сифилис, туберкулез) становятся причиной развития хронической формы. Механизм возникновения болезни заключается в постоянном воздействии вредных факторов на стенки слизистой. В хроническом эзофагите выделяют несколько групп:
- алиментарный возникает из-за частого раздражения стенок горячей, острой едой, твердыми кусочками пищи, курением, что приводит к покраснению;
- профессиональный сопровождает людей, часто сталкивающихся с кислотами, щелочами, солями, что характерно для тяжелых условий труда;
- дисметаболический появляется при сердечной недостаточности, пониженном иммунитете, авитаминозе.
Признаки болезни
Симптомы воспаления пищевода зачастую ярко не выражены, представлены следующими признаками:
- отек;
- слизиста гиперемирована;
- затруднения глотания;
- чувство тяжести в грудине;
- срыгивание;
- периодические болевые ощущения, отдают в спину, шею, область лопаток.
Болезнь начинается постепенно. Сначала возникают трудности при глотании, через небольшой промежуток времени появляется отрыжка, затем рвота. Сильная рвота может спровоцировать кровотечение. На объем рвотных масс влияет степень сужения стенок органа. Процесс развития заболевания делится на 4 стадии:
- 1 стадия — гиперемия, отек слизистой увеличивается количество выделяемой слизи. Во время приема пищи иногда возникает дискомфорт, который проходит после прекращения приема пищи.
- 2 стадия — гиперемированная слизистая провоцирует образование единичных эрозивных язв.
- 3 стадия — количество эрозий увеличивается. Эрозивный отек провоцирует кровотечение.
- 4 стадия — весь пищевод в эрозивных язвах. Эрозии, стенки пищевода укрыты фибрином желтоватого оттенка.
Отдельно выделяют следующие виды эзофагита: язвенный (причины возникновения до конца не определены), регионарный (прогрессирующее воспаление, которое приводит к полной непроходимости).
Рефлюкс-эзофагит
Наиболее распространенное воспаление пищевода. Поражение нижнего отдела возникает в связи с воздействием на стенки слизистой повышенной кислотности. Симптомы пептического осложнения выражены изжогой, незначительным дискомфортом.
Степень выраженности признаков болезни зависит от возраста больного. Для малышей характерно наличие отрыжки, срыгивания. Дети старшего возраста жалуются на изжогу, отрыжку с кислым привкусом. Взрослые ощущают «ком в горле», жжение за грудиной. Выделяется 4 степени протекания пептического эзофагита:
- первая — наблюдается гиперемированная слизистая дистального отдела, небольшие эрозии;
- вторая отличается сливанием маленьких эрозий в большие, они не покрывают всю слизистую;
- третья осложняется сливанием язвенных эрозий, заполняя треть нижнего отдела органа;
- четвертая выражена стойкой хронической язвой, которая привела к сужению прохода. Пептический рефлюкс выражается хронической, острой формами.
Острая форма сопровождается отеком, болью при приеме еды, воды. Неприятное чувство жжения в области пищевода, повышение температуры, увеличение количества слюны, отрыжка, нарушение глотания.
Хроническая пептическая форма выражается чувством болезненности в области грудины, изжогой, икотой. Часто присоединяются осложнения в работе желудка.
Эзофагит. Недостаточность кардии
Выражено осложнение в плохой функциональности кардиального сфинктера, который расположен между желудком и пищеводом. В результате недостаточного закрытия клапана в пищевод попадают из желудка частицы непереваренной пищи, желудочный сок. Нарушения в работе сфинктера приводят к образованию язв слизистой, которые постепенно покрываются фибрином. Определение степени сложности подтверждается при проведении эндоскопии. Осложнение делится на три степени:
- Первая — сфинктер не закрывается полностью, открыт на 1/3 всего диаметра. Сопровождают нарушение частые воздушные отрыжки.
- Вторая — смыкание клапана наполовину. Количество отрыжек увеличивается, принося дискомфорт.
- Третья — полное несмыкание сфинктера.
Изжога, тошнота, рези в области пищевода, желудка сопровождают кардио-эзофагит.
Язвенный эзофагит
Подобная форма встречается крайне редко. Тяжесть язвенного осложнения, длительность лечения приносит неудобства больному. При классической форме наблюдается отек и покраснение слизистой, но если на нее не прекращается воздействие агрессивной среды, происходят изменения в строении. Длительное влияние раздражающих факторов сначала приводит к утончению стенок слизистой, а затем к поражению подслизистого и мышечного слоев. Поверхность покрывает налет фибрина. Заболевание переходит в эрозивно-язвенное, фибрины полностью покрывают дно.
Читайте также: Эффективные народные средства от геморроя при беременности
Симптомы неоднозначны, часто ставят специалиста в тупик:
- ночной кашель;
- постоянная изжога;
- рези при глотании, в области живота;
- иногда возникает тошнота.
Разновидности рака
По структуре рак пищевода разделяется на две основные формы:
- карцинома (плоскоклеточный рак) — образовывается из эпителиальных клеток, выстилающих слизистую пищевода, чаще находится в верхней и средней части пищевода;
- аденокарцинома – возникает в железистых клетках слизистой оболочки, чаще располагается в нижнем отделе пищевода, может преобразоваться в злокачественные опухоли глотки, гортани, миндалин, нёба, губы.
Другие разновидности рака пищевода (лимфома, саркома, меланома, хорионкарцинома) встречаются в очень редких случаях. Среди злокачественных опухолей чаще всего встречается лейомиома (в 60-75% случаев).
По особенностям роста опухоли, рак пищевода также подразделяется на 2 типа: экзофитный (новообразование растёт в просвет пищевода) и эндофитный (новообразование развивается в толще ткани или в подслизистом слое). Особенно неблагоприятный прогноз при инфильтративно-стенозирующей форме роста опухоли.
Ядовитые растения: болиголов, чага, джунгарский аконит
Народное лечение рака пищевода не обходится без применения ядовитых фитонастоек. Принцип их действия практически полностью сходен с эффектом, оказываемым на злокачественную опухоль химиотерапией – высокая токсичность позволяет тормозить рост клеток, что останавливает в развитии рак пищевода.
Самую большую популярность при карциноме, развивающейся в пищеводном канале, имеют следующие рецепты:
- Болиголов. Онкология в пищеводе при помощи этой травы очень быстро начинает разрушаться, но при использовании целебного средства, приготовленного из неё, необходимо быть очень осторожным и неукоснительно придерживаться рекомендуемой народными целителями дозировки, так как растение обладает повышенной токсичностью. Для приготовления настойки необходимо стеклянную 3-х литровую банку на треть заполнить измельчёнными побегами, затем добавить в неё 400 мл. водки, и воду, чтобы тара была полностью заполнена. Настой до обретения целебных свойств должен 3 недели простоять в холодильнике, после чего его процеживают и начинают принимать по схеме. Начинают с 1 капли на стакан воды, постепенно доводя их количество до 40, а затем начинают такое же уменьшение.
- Чистотел. Народное лечение рака пищевода с помощью спиртовой настойки из этого ядовитого растения. Для её приготовления литровую банку наполовину заполняют пропущенной через мясорубку травой с корнями, доливают в неё пол литра водки, закрывают крышкой и убирают на 20 дней в холодное место. Первые 10 дней принимают по 50 мл. средства, разбавленного водой, а затем столько же по 100 мл. употреблять целебную настойку следует раз в сутки, желательно по утрам.
- Аконит джунгарский. Лекарственный препарат, способный помочь излечить рак пищевода и готовится из сухого растения. Его измельчают и 1:10 смешивают с водкой. После недельного настаивания на холоде средство готово к употреблению. Его пьют 3 раза в день, утром, днём и вечером, смешивая одну каплю с половиной стакана воды.
Одновременно с ядовитыми препаратами рекомендуется употреблять настой из чаги, способный поддержать ослабленный токсическим воздействием растительных ядов организм. Срезанный берёзовый гриб натирают на крупной тёрке, заливают в пропорции 1:5 тёплой водой и двое суток настаивают. По прошествии этого времени целебное средство процеживают и пьют трижды в день по 100 мл.
Важно! Фитолекарства, приготовленные из ядовитых растений, действительно оказывают помощь в торможении роста злокачественных структур, а также оказывают обезболивающий эффект. Такое их действие связано со стимуляцией иммунной системы и побуждением её к борьбе с аномальным процессом. Благодаря воздействию ядовитых компонентов на организм человека отведённые ему врачами недели или даже месяцы жизни нередко превращаются в годы.
Причины возникновения
Рак может возникнуть от влияния множества причин:
- генетическая (наследственная) предрасположенность. Учёными выявлено, что это заболевание может быть вызвано мутацией гена p По этой причине начинает производиться аномальный белок, который перестаёт защищать ткани пищевода от злокачественных новообразований;
- вирус папилломы человека (ВПЧ). У больных раком пищевода в крови нередко обнаруживают этот вирус. Поэтому предполагают, что именно он провоцирует мутирование клеток пищевода;
- пищевод Барретта – это предраковое состояние, при котором здоровые клетки нижних отделов пищевода заменяются клетками, склонными к перерождению в злокачественный вид;
- травмы и ожоги. Проглатывание слишком жёсткой пищи или травмирование пищевода инородными телами также способствуют мутации эпителиальных клеток. Ожоги пищевода могут вызвать слишком горячая пища или случайное глотание жидкостей, вызывающих химические ожоги (в большинстве случаев это щёлочи, последствия от соприкосновения с которыми могут проявляться через много лет);
- несбалансированное питание – это когда в пищу используют в больших количествах различные маринады, плесневые грибы, продукты, содержащие нитраты. Недостаточное количество фруктов и овощей в свежем виде, также отрицательно влияет на систему пищеварения;
- авитаминозы – недостаточное количество витаминов A, B, E способствует лишению природной защиты слизистых тканей;
- злоупотребление алкоголем – едва не самый распространённый фактор риска. Крепкий алкоголь вызывает ожоги слизистой и истончает её. Люди, употребляющие алкогольные напитки в больших количествах, заболевают раком пищевода в 10-15 раз чаще;
- курение – очень частая причина появления новообразований. Ядовитые вещества (канцерогены), содержащиеся в табачном дыму, видоизменяют эпителиальные клетки. Возможность развития опухоли у курильщиков возрастает в 5 раз;
- ожирение — избыточный вес способствует увеличению давления в брюшной полости и вызывает гастроэзофагеальный рефлюкс (выброс пищи обратно из желудка в пищевод). При этом клетки эпителия обжигаются соляной кислотой, которая содержится в желудочном соке;
- чрезмерное увлечение диетами, негативно воздействующими на органы желудочно-кишечного тракта и на весь организм в целом.
Чем опасно воспаление пищевода
Воспалительные заболевания могут привести не только к операции или инвалидности, но могут даже угрожать жизни больного, если вовремя не обратиться к врачу – вот чем опасно воспаление пищевода.
Конечно, катаральные и эрозивные формы эзофагита, после устранения вызвавших их причин, проходят самостоятельно и редко дают осложнения. При более тяжелых эзофагитах возможны следующие последствия:
- Сужение пищеводного отверстия (стенозы) – это чаще всего результат химических ожогов или тяжелых инфекций (туберкулез, дифтерия, сыпной тиф), в месте сужения образуется массивное отложение соединительной ткани, что значительно затрудняет перистальтику пищевода. Над местом сужения, в результате постоянного скапливания пищи, стенка пищевода растягивается и выбухает, возникают дивертикулы пищевода, которые нередко инфицируется. Послеожоговые стенозы имеют большую протяженность.
- Прободение пищевода – это тяжелое осложнение требующее срочной хирургической помощи. Причинами прободения могут стать ожоговые эзофагиты, эзофагиты на фоне тяжелых инфекций, пептические язвы. Первым симптомом прободения может стать рвота, сначала алой кровью, а затем «кофейной гущей». Очень быстро нарастает клиника шока (резко падает АД, на фоне тахикардии, сменяющейся аритмией).
- Пищевод Барретта – это состояние является чаще всего результатом ГРЭБ. В результате постоянного воздействия кислым содержимым желудка на слизистую пищевода, клетки слизистой повреждаются и изменяются. Такие метаплазированные клетки часто дают начало аденокарциноме.
- Гнойные осложнения эзофагита. При повреждении пищевода инородными телами (рыбные кости, нечаянно проглоченные острые предметы), возникают абсцессы и флегмоны пищевода.
Признаки
На ранней стадии, больной чаще всего не ощущает признаков болезни. К ранним симптомам следует отнести дисфагию (проблемы при глотании кусочков пищи). Возникает чувство, что пища застревает в верхней трети пищевода и желание запить её большим количеством воды. Это объясняется тем, что происходит частичное перекрытие просвета пищевода. Опухоль вызывает спазм стенок пищевода, больной чувствует першение в горле, появляется боль при глотании (одинофагия) и кашель.
Симптомы
Клиническая картина опухоли пищевода на начальном этапе отсутствует, иногда человеку может казаться, что пища прилипает к стенкам пищевода. Также может присутствовать небольшое воспаление в горле. Когда доброкачественная опухоль в пищеводе разрастается, развивается дисфагия (затруднение глотания пищи). При злокачественных образованиях к признакам добавляется раковая интоксикация, возникающая вследствие распада опухоли. Основные симптомы новообразований таковы:
- нарушается функция глотания;
- першит в горле;
- становится трудно принимать даже жидкую пищу;
- возникает ощущение, будто в органе присутствует инородное тело;
- возникает тошнота и рвота, иногда с кровью;
- повышается слюноотделение;
- за грудиной возникают боли, становящиеся интенсивнее во время трапезы;
- возникает слабость, головокружение, быстрая утомляемость;
- вес резко становится меньше;
- развивается железодефицитная анемия.
Рекомендуем к прочтению Липома головного мозга — что это такое, причины, лечение
При отсутствии своевременной терапии пищеводный канал полностью закупоривается, даже жидкую пищу становится невозможно проглотить, на фоне распада опухоли возникает внутреннее кровотечение, стенки органа истончаются и покрываются язвами. Больной отмечает возникновение приступообразного кашля, в пораженном отделе пищевода возникают свищи, которые постепенно распространяются на средостение. При метастазировании в шею, мозг, легкие, кости, печень и другие органы возникает соответствующая симптоматика.
Читайте также: Масла во время лечения поджелудочной железы: какие можно, и как принимать?
Стадии рака
1 стадия – опухоль локализуется лишь в слизистой и подслизистой оболочке, не наблюдается прорастание в мышечный слой, отсутствуют метастазы и сужения просветов пищевода. Прогноз очень хороший – выживаемость в течение 5 лет около 80%.
2 стадия – новообразование распространилось в мышечный слой, имеется небольшое сужение просвета. Опухоль не выходит за пределы пищевода, в прилежащих лимфоузлах отмечаются незначительные метастазы. Выживаемость в течение трёх лет 70%.
3 стадия – заболеванием поражаются все слои стенок пищевода, опухоль распространяется на серозную оболочку, находящуюся рядом, и на околопищеводную клетчатку. Новообразование пока не проросло в прилегающие органы, однако имеются значительные метастазы в лимфоузлах. Сколько живут пациенты с 3 степенью? Длительность жизни до трёх лет 55%. До 5-летнего рубежа доживает лишь четвёртая часть больных.
4 стадия – опухоль распространяется не только во все слои стенок пищевода, но и прорастает в органы, находящиеся рядом. В отдалённых органах и лимфоузлах наблюдаются метастазы. До трёх лет выживают 15-20% пациентов. Выживаемости до пяти лет не достигает ни один человек.
Виды воспалительного процесса в пищеводе
Воспаление пищевода считается одной из распространенных проблем. При этом у 40% больных отсутствуют какие-либо выраженные симптомы.
Эзофагит принято подразделять по течению, характеру и распространенности заболевания.
Воспалительный процесс бывает двух видов. Острый тип болезни имеет три степени поражения в виде:
- незначительного повреждения слизистой оболочки. Эрозии и язвочки не образуются;
- поражения оболочки по всей поверхности. В некоторых местах присутствуют некротические изменения;
- повреждения подслизистых слоев. Формируются дефекты и перфорация пищевода, что ведет к внутреннему кровотечению.
Хроническое заболевание подразделяется на основные этапы в виде:
- гиперемии. При этом эрозии отсутствуют;
- небольших эрозий слизистой оболочки;
- увеличения в размерах язвочек и их врастание в поверхность;
- уменьшения в диаметре пищеводного отверстия. Этот процесс ведет к затруднению его проходимости.
Эзофагит также разделяется по месту распространения и бывает:
- дистальным. Эрозия имеет продолжительный характер, поражает нижнюю область пищевода;
- проксимальным. Повреждению подвергаются верхние отделы;
- тотальным. Язвы распространяются по всей поверхности слизистой оболочки.
Воспалительный процесс в пищеводе делится по характеру болезни и бывает:
- катаральным. Повреждается только верх пищевода. Считается легкой степенью повреждения;
- псевдомембранозным. Подслизистая оболочка не подвергается воспалению;
- отечным. Ведет к отеку слизистой оболочки;
- геморрагическим. Наблюдается кровоизлияние в пищеводе;
- эксфолиативным. Воспалению подвергается подслизистый слой ткани;
- некротическим. Формируется при тяжелом и продолжительном отравлении;
- флегмонозным. Причиной патологии становится травмирование пищевода чужеродными объектами;
- эрозивным. Подразумевает формирование эрозий язв на поверхности органа. С каждым разом они все больше раздают слизистую и поражают более глубокие слои.
Последний вид заболевания возникает только на последних стадиях. Причиной эрозивного эзофагита чаще всего становится ожог или инфекционное поражение.
Болезненные ощущения могут возникать при любой форме болезни, даже если имеется только покраснение и отечность при катаральном эзофагите.
Всё о диагностике рака пищевода
Для определения точного вида заболевания необходимо тщательное обследование пациента. Назначаются следующие виды исследований:
- эндоскопический осмотр — гибкий эндоскоп вводится в пищевод и подробно осматривается слизистая;
- биопсия — иссечение образца ткани для исследования под микроскопом;
- рентгенография — обнаруживает присутствие очагов рака в средостении и лёгких. Контрастный рентген с барием позволяет определить новообразование на стенках пищевода;
- эзофагоскопия (эндоскопическое исследование) помогает тщательно обследовать внутренние стенки и слизистую, определяет, как выглядит опухоль, уточняет её форму, поверхность, размер, выявляет наличие осложнений, участков кровоточивости и некрозов. Во время эндоскопического ультразвукового исследования проверяют степень прорастания новообразования в стенки пищевода и прилегающие органы и ткани;
- УЗИ брюшной полости информирует об имеющихся метастазах;
- МСКТ и МРТ выявляют патологии в лимфоузлах и органах средостении, обследуют состояние сосудов и близлежащих тканей;
- анализ крови определяет наличие онкомаркеров (онкомаркер – вещество, в больших количествах присутствующее в крови человека, заболевшего раком);
- макропрепарат – предметное стекло с объектом для изучения под микроскопом (например, макропрепарат аденокарциномы или чешуйчато-клеточной карциномы). Сверху объект накрывается тонким покровным стеклом.
Для уточнения диагноза в некоторых случаях проводится остеосцинтиграфия (для выявления метастазов в костях), лапароскопия, бронхоскопия, видеолапароскопия и видеоторакоскопия. Также может применяться ПЭТ (позитронно-эмиссионная томография) – современное исследование, назначаемое больным, которым противопоказано радикальное лечение или перенесшим химиотерапию. Это исследование рекомендуется делать при планировании применения лучевой терапии, для оценивания результатов лечения и обнаружения рецидивов.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Методы диагностики
В гастроэнтерологии диагностика опухоли пищевода включает ряд инструментальных и лабораторных исследований:
- Рентгенография органов грудной клетки с введением контрастного вещества – помогает определить, насколько сужен просвет органа, где именно локализована опухоль, каких размеров она достигла;
- Эзофагоскопия – пищевод осматривается на мониторе после введения в орган эндоскопа. Если сужение просвета мешает введению инструмента, проводится бужирование. Во время эзофагоскопии также проводится прицельная биопсия.
- Бронхоскопия – помогает выявить метастазы на ткани голосовых связок, в трахее и бронхах.
- Компьютерная или магнитно-резонансная томография – помогает исследовать стенки органа по слоям, чтобы определить, насколько глубоко инфильтровало новообразование, а также присутствуют ли метастазы.
- Ультразвуковое исследование внутренних органов – для выяснения степени распространенности онкологического процесса по организму.
- Анализ венозной крови на наличие онкомаркеров – данная опухоль выделяет специфические белки TM 2, CA 19-9.
- Гистологическое исследование взятого во время биопсии материала – для определения, из клеток каких тканей сформировано новообразование.
После полного обследования и постановки диагноза доктор назначает лечебные мероприятия.
Лечение
Методы лечения этого заболевания зависят от общего состояния организма больного, от местонахождения опухоли, от её размера, от степени проникновения в стенки пищевода и соседние ткани, от наличия метастазов.
В выборе индивидуального лечения участвуют врачи разной специализации: онколог, гастроэнтеролог, хирург, радиолог. Чаще всего комбинируются хирургическое удаление новообразования и прилегающих тканей, радио — лучевая терапия и химиотерапия. Сеансы химиотерапии и облучения могут быть назначены как до оперативного вмешательства, так и после него.
Выделяются два основных вида хирургического вмешательства: радикальные и паллиативные операции (при неоперабельном раке пищевода). Лечить хирургическим методом применимо в случаях, когда новообразование локализуется в нижней или средней трети пищевода. Преимущество операции состоит в том, что восстанавливается просвет пищевода и налаживается нормальное питание. При оперативном вмешательстве производится удаление части или всего органа полностью, исправляются последствия, нанесённые раком. В некоторых случаях приходится удалять верхнюю часть желудка. Для замены органа используют фрагмент кишечника или формируют гастростому. Когда просвет пищевода перекрыт новообразованием, для поддержания проходимости пищи устанавливается пластиковый или металлический пищеводный стент.
Гастростомию чаще применяют при раке среднего участка пищевода. На передней стенке брюшины делают отверстие в желудок, в которое вставляют зонд (для питания через него). Затем орган полностью удаляется. Наряду с этим нередко удаляются лимфатические узлы, поражённые новообразованием. При успешно проведённой операции и отсутствии метастазов, приблизительно через год, из части тонкого кишечника создаётся искусственный орган.
В хирургии используется ещё один метод операции рака пищевода – шунтирование, применяемое в случаях, когда по состоянию здоровья пациента невозможно установить стент. В ходе шунтирования желудок подтягивается вверх и соединяется с пищеводом выше нахождения опухоли, как бы огибая её.
Эндоскопические операции менее травматичны. Этот метод используется на ранних этапах развития болезни. Через рот в пищевод вводится эндоскоп, на конце которого имеется камера, лазер или хирургическая петля. С помощью особых гибких инструментов проводится бужирование (для расширения просвета пищевода).
В некоторых случаях положительный результат даёт лучевая терапия, применяемая как самостоятельно, так и до или после хирургической операции. Новообразование облучается ионизирующей радиацией, что приводит к замедлению роста и деления злокачественных клеток. Гамма-терапия не опасна для соседних с опухолью здоровых тканей, так как она воздействует в основном на поражённые клетки. Фотодинамическая – тип лазерной терапии, при котором используются препараты, поглощаемые раковыми клетками. Когда клетки опухоли облучаются специальным светом, препарат становится активным и разрушает поражённые клетки.
Использование лучевой терапии совместно с химиотерапией обычно даёт очень хорошие результаты. Новообразования становятся намного меньше, снижается риск появления метастазов. Этот способ лечения применяется в тех случаях, когда операция невозможна.
Читайте также: Трещина прямой кишки: лечение, симптомы, причины, профилактика
Химиотерапия – это влияние на клетки новообразования препаратами, которые приостанавливают развитие опухоли и способствуют гибели её клеток.
И комбинированный метод – это когда курс лучевой терапии вместе с химиотерапией проводят примерно за месяц перед оперативным вмешательством. Подобная схема значительно повышает шансы на положительный результат от лечения.
После проведённого лечения больной должен находиться под наблюдением врача, регулярно обследоваться, периодически проходить повторные исследования. Это поможет следить за состоянием организма и своевременно выявить возврат заболевания (рецидив).
Народные средства
Широко распространено народное лечение чистотелом, который известен своим противоопухолевым действием. Но следует помнить о том, что многие растения токсичны. Без медицинской помощи больные умирают от данного вида рака гораздо чаще и быстрее. По этой причине народные средства могут использоваться лишь как вспомогательная часть лечения и только по назначению лечащего врача.
Внимание! Необходимо своевременно начинать лечение онкологии на начальной стадии, так как опухоли крупных размеров могут полностью закупорить просвет стенок пищевода, привести к нарушению проходимости (обструкции) и другим осложнениям.
Воспаление пищевода: чем лечить
Лечение острого воспаления пищевода:
- для терапии инфекционных заболеваний, вызвавших возникновение эзофагита, применяют антибиотики в полной дозе (парентерально);
- прием пищи прекращают на несколько суток, а в случае химических ожогов, некротического или тяжело протекающего геморрагического эзофагита переводят больного на парентеральное питание, с переходом в дальнейшем на химически и механически щадящую пищу;
- чтобы снять симптомы воспаления применяют внутрь растворы медикаментов новокаина, колларгола, танина;
- для снижения явлений дискинезии пищевода применяют прокинетики в таблетках (Домперидол, Итоприд);
- при множественных эрозиях применяют солкосерил;
- при геморрагических эзофагитах, осложненных кровотечением, применяют аминокапроновую кислоту, Дицинон, Викасол;
- коррекция стриктур осуществляется путем бужирования.
Как лечить хронические воспалительные процессы в пищеводе:
- Диетотерапия. Периодичность питания, способы приготовления пищи, список , разрешенных и запрошенных продуктов детально обговариваются с лечащим врачом.
- Препараты, снижающие рН содержимого желудка за счет нейтрализации соляной кислоты (антациды — Маалокс, Альмагель, Гевискон, Фосфалюгель), либо за счет подавления ее образования в желудке: ИПП (Омепразол, Рабепрозол) или ИГР (Фамотидин, Роксатидин, Низатидин).
- Препараты, усиливающие моторику желудка и кишечника, ускоряющие продвижение пищи из желудка в кишечник, усиливающие перистальтику пищевода, нормализующие тонус сфинктеров – прокинетики (Домперидол, Итоприд).
- Физиотерапевтическое лечение (лазеротерапии, магнитотерапия, бальнеолечение, криотерапия).
- Народные средства.
Питание при раке пищевода
Диета должна быть разнообразной и полноценной, чтобы обеспечивать организм больного всеми необходимыми веществами. Твёрдую пищу необходимо исключить из рациона, питаться протёртой, варёной и приготовленной на пару пищей. Количество потребляемой жидкости не должно превышать 1,5л. в сутки. Нельзя употреблять слишком холодные или горячие блюда (температура пищи должна примерно соответствовать температуре тела человека). Почти все пациенты с раком пищевода в разной степени испытывают недостаток питания, что оказывает отрицательное воздействие не только на физическое состояние больных, но и на их эмоциональное состояние. Поэтому уходом необходимо корректировать это состояние, то есть, по возможности обеспечить комфортную жизнь больным людям.
Нужно помнить! Диета должна быть максимально разнообразна и полноценна. Необходим переход на дробное питание (7-8 приёмов пищи в сутки небольшими порциями). Это снижает нагрузку на пищеварительный тракт и помогает увеличить количество питательных веществ, поступающих в организм.
Если больной отказывается от еды или уже не может проглатывать пищу и жидкости, то питание осуществляется при помощи гастростомы (трубки, которая вставляется в обход пищевода напрямую в желудок, через отверстие в брюшине). При этом употребляется только жидкая пища.
Профилактика
Необходимо научиться есть регулярно и вовремя. Полностью исключить продукты, вызывающие изжогу (кофе, шоколад, цитрусовые). Не допускать гиперфагии. Отказаться от сигарет и алкоголя.
Необходимо регулярно и полноценно отдыхать, избегать стрессовых ситуаций.
Не следует носить одежду с сильно стягивающими поясами, избегать напрягать мышцы брюшного пресса. Спать необходимо с приподнятым изголовьем.
Соблюдать технику безопасности при работе с вредными веществами.
Рекомендуемые материалы:
Микоз пищевода: причины и лечение
Грыжа пищевода: причины возникновения и методы лечения
Заболевания пищевода
Строение пищевода человека (фото)
Признаки рака пищевода — первые симптомы
Отек пищевода, а точнее отек слизистой пищевода – это распространенный симптом многочисленных заболеваний этого органа. Сам по себе отек пищеводной трубки не ощущается пациентом, однако, он часто сочетается с другими признаками повреждения органа: покраснением (гиперемия), нарушением функции (боль и другие нарушения), эрозивно-язвенными дефектами на поверхности.
Собственно отек пищеводной трубки выявляется в процессе инструментального обследования пищевода, в частности при проведении фиброгастродуоденоскопии. Необходимо установить причину развития отечности слизистой и реже других слоев пищеводной трубки, чтобы вовремя диагностировать начальную стадию заболевания и предотвратить его дальнейшее прогрессирование.
Классификация онкологии
Существует несколько классификация данной патологии. Рассмотрим основные из них.
Макроскопическая
При эндоскопическом исследовании врач может дать визуальную оценку патологического процесса и макроскопически установить форму рака. Она бывает:
- Язвенная (до 30% пациентов страдают данной формой) – развивается как небольшой узелок в стенке слизистой, достаточно быстро подвергающийся изъязвлению, кровотечению.
- Инфильтрирующая – опухоль без четкой границы в стенке пищевода переходит в нормальную ткань.
- Узловая (до 60% всех заболевших) – представляет собой разрастание в просвет органа.
- Смешанная.
Гистологическая
Подразумевает под собой исследование клеток, вызвавших рак под микроскопом. Наиболее часто распространены аденокарцинома и плоскоклеточный рак.
По локализации
Опухолевый процесс может сформироваться в различных отделах пищевода:
Для детализации расположения патологии в самом протяжённом грудном отделе, онкологи разделяют его в свою очередь также на три части: верхне-, средне- и нижнегрудной.
Расположение опухоли крайне важно знать врачу, для выбора тактики и объёма последующего хирургического вмешательства.
По TNM или клиническая
Информативная классификация, позволяющая установить:
- Т – первичную опухоль
- N – имеется ли поражение регионарных лимфоузлов
- M – есть ли отдалённые метастазы
Причины образования онкологии пищевода
Основной причиной рака пищевода является чрезмерное употребление алкоголя и курение, особенно в раннем возрасте. Развитию онкологической болезни также способствует плохое питание, частое употребление специй, слишком горячей еды, недостаток витаминов А, В2, С, Е и дефицит микроэлементов, в том числе цинка, магния, молибдена и марганца.
Кроме того, механическая травма пищевода, например, химический ожог, также могут способствовать образованию злокачественной опухоли пищевода.
Регулярное вдыхание загрязненного воздуха, с содержанием вредных примесей, высокая концентрация производственной пыли в непроветриваемых помещениях также способствуют развитию онкологических заболеваний.
Возможные осложнения и прогноз выживаемости
При отсутствии лечения или же неправильной терапии могут возникнуть такие осложнения:
- Полная закупорка и обструкция пищевого канала;
- Невозможность проглатывания даже измельчённой и жидкой пищи;
- Кровоизлияние при распаде тканей стенок пищевода;
- Летальный исход больного.
Прогноз на благоприятный исход зависит о стадии течения заболевания, так как на первоначальной стадии можно предотвратить необратимые последствия для организма. Рак пищевода длительное время протекает бессимптомно и начинает проявляться на второй или третьей стадии, когда необходимы срочные лечебные меры.
Четвертая стадия онкологии пищевода практически не подаётся лечению, а прогноз выживаемости в данном случае является минимальным. На данном этапе врачи стараются предотвратить быстрый рост опухоли и возникновение сильно выраженного болевого синдрома.
При образовании доброкачественной опухоли прогнозы более положительные, так как после удаления, возможно полное восстановление организма и отсутствие возникновения возможного рецидива.
Доброкачественные опухоли пищевода
Опухоль пищевода доброкачественного характера встречается редко. Процент доброкачественных новообразований в пищеводе от всех опухолей, которые встречаются у человека, составляет всего 3-4%. Доброкачественные опухоли могут встречаться у взрослого человека практически в любом возрасте, но чаще всего в период от 30 до 60 лет. Больше всего опухолям разного характера подвержены мужчины, признаки болезни у обоих полов тем не менее сходны.
Причины появления этих образований пока неизвестны современной медицине. Редкими исключениями являются врожденные кисты, их природа понятна для медицины и расценивают их как пороки развития, требующие лечения.
Важно: Доброкачественные опухоли и кисты по характеру происхождения подразделяют на эпителиальные и неэпителиальные. По форме роста делят на внутрипросветные(липомы, аденомы, папилломы, фибромы) и внутристеночные (прочие). Лечение при любой из форм новообразования является обязательным.