Прямая кишка является конечным отделом пищеварительного тракта. Болезненные ощущения в ней могут быть вызваны рядом патологических состояний, имеющих различную этиологию и степень выраженности. Клиническая картина в таких случаях может включать в себя нарушение акта дефекации, затрудненное опорожнение кишечника, метеоризм и разнообразные выделениями в стуле. Помимо того, не редкость когда боль в прямой кишке сочетается с зудом в области анального кольца. При длительном течении заболевания присоединяется общая слабость, интоксикация, малокровие и тенезмы.
Если причиной подобного патологического состояния является онкологическое заболевание, то при прорастании опухоли могут повреждаться соседние органные структуры. В дальнейшем это ведет к нарушению мочеиспускания, импотенции, сбоям менструального цикла. С целью дифференцировки заболевания требуется выполнить ряд диагностических обследований, направленных на уточнение патологии. Сюда входит лабораторные анализы крови, мочи и кала, рентгенологическое обследование с контрастным раствором, различные эндоскопические методики, а также пальпаторное исследование прямой кишки.
Этиология
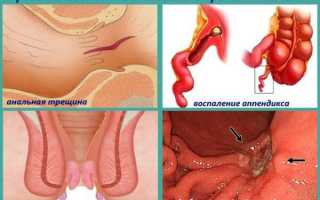
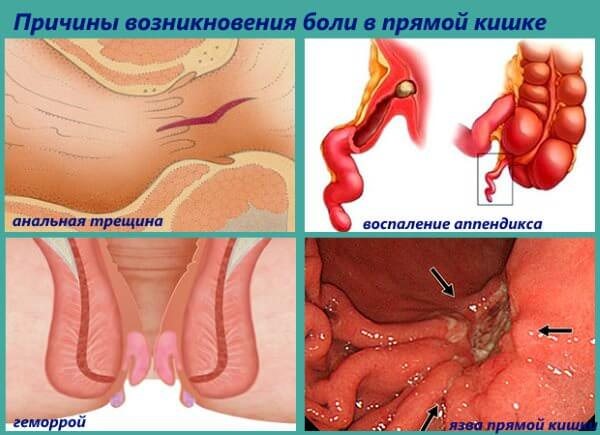
Если болит прямая кишка, причины могут заключаться в следующем:
- анальная трещина и травматизация другого типа;
- воспалительные заболевания прямой кишки;
- геморрой;
- проктология;
- доброкачественное или злокачественное образование в области прямой кишки;
- воспаление предстательной железы – болевое ощущение присутствует и в области копчика;
- язва прямой кишки;
- заболевания мочеполовой системы;
- патологии репродуктивной системы у женщин;
- карцинома прямой кишки;
- неспецифический язвенный колит;
- болезнь Крона.
В некоторых случаях данный симптом носит физиологический характер. Так, довольно часто боль при месячных отдает в поясничную область, затем может распространиться на всю брюшную полость.
Заболевания у женщин
Воспалительные процессы репродуктивной системы у женщин также могут оказывать существенное значение при появлении спонтанных болей внизу живота после опорожнения кишечника. Данный фактор может послужить симптомом и поводом для обращения за помощью к специалисту.
Воспаление яичников и матки
При наличии патогенной микрофлоры в яичниках формируется воспалительный процесс, в который могут быть вовлечены маточные трубы и сама матка. Причин для этого масса:
незащищенный половой акт, при котором патогенная микрофлора проникает через влагалище; отсутствие должной гигиены половых органов; снижение местного иммунитета при переохлаждении; частые хирургические вмешательства в виде абортов; частая смена половых партнеров.
Поскольку половые органы женщины распространены в непосредственной близости друг с другом, воспалительный процесс может распространяться крайне быстро, что требует немедленного лечения.
Боль может быть тупой, острой, спастической и ноющей. Зависит от степени прогрессирования воспаления, а также от места его локализации. Усиливается в момент напряжения мышц брюшной полости, в том числе и после дефекации. Сопровождается дополнительными симптомами:
неприятные выделения из влагалища; боль при половом контакте; отсутствие полового влечения к партнеру; сбой менструального цикла.
Диагностика заключается в выявлении первопричины, для чего используют такие методы, как:
осмотр на гинекологическом кресле; исследование мазка на флору; УЗИ половых органов; кольпоскопия; исследование крови на инфекции, передающиеся половым путем.
В лечении используют противовирусную, противогрибковую и антибактериальную терапию, учитывая особенности возбудителя.
При наличии запущенных стадий воспалительного процесса может использоваться резекция яичника вместе с трубой, а также сама матка.
Спаечный процесс
Спайки – это такие ткани, которые активно развиваются вследствие защитной реакции организма, что необходимо для защиты здоровых клеток и тканей. На брюшине формируется налет из фибрина, который постепенно сращивает между собой ткани. Этот защитный процесс предотвращает распространение воспалительного процесса к другим здоровым клеткам, но он опасен, поскольку способен сращивать между собой органы брюшной полости, меняя их правильное анатомическое положение. Сверху фибриновые соединения постепенно обрастают коллагеном, делая спайку более прочной и не менее опасной.
Спайки локализуются преимущественно там, где длительное время протекает воспалительный процесс. Но чаще всего они проявляются в матке.
Могут проявляться спастические боли внизу живота, которые усиливаются при любых резких движениях и напряжениях связочного аппарата.
Сопровождаются такими симптомами, как:
нарушение менструального цикла; коричневые выделения из влагалища; набор массы тела.
Для диагностики используют УЗИ, но для более точного исследования может потребоваться МРТ.
Лечение заключается в удалении спаек, путем их резекции с поверхности органа, а также купирование воспаления.
Эндометриоз
Внутренний слой матки выстлан эндометрием, клетки которого могут разрастаться за пределами детородного органа, провоцируя развитие эндометриоза. Данный патологический процесс на начальных стадиях протекает бессимптомно, но в дальнейшем ведет к необратимым последствиям, включая бесплодие.
Эндометриоз может провоцировать спастическую боль, схожую с менструальной болью, которая локализуется внизу живота. Усиливается боль при поднятии тяжестей, беге и дефекации. Может сопровождаться такими симптомами, как:
аменорея; бесплодие; замирание беременности на ранних сроках.
Патология диагностируется при проведении интравагинального УЗИ.
Лечение заключается в нормализации работы половых гормонов, а также снижении воспалительного процесса.
Злокачественные новообразования половых органов
Поскольку матка находится в непосредственной близости к кишечнику, новообразования, находящиеся за ее пределами, способны оказывать повышенное давление на стенки кишечника, влияя на его перистальтику. Способность злокачественных опухолей к стремительному росту и развитию метастаз, вызывает сильные боли внизу живота, которые могут проявляться после дефекации.
Опухоль визуализируется на УЗИ, а также рентгенограмме. Лечение направлено на резекцию пораженных тканей, а также препятствие развития метастаз.
Используется химиотерапия и лучевая терапия.
Симптоматика
Клиническая картина, которая будет сопровождать данный симптом, зависит от того, что именно стало причиной его появления.
В собирательный симптоматический комплекс можно включить следующие состояния:
- присутствует боль в прямой кишке после акта дефекации;
- в каловых массах может присутствовать слизь, кровь, непереваренная пища;
- возможны ректальные кровотечения;
- зуд в области анального кольца;
- жжение во время или после акта дефекации;
- неприятные ощущения в области ягодичной мышцы;
- частые приступы диареи – в сутки до 10-15 раз, каловые массы зловонного запаха;
- слабость, недомогание;
- нарастающее недомогание;
- боли в животе, характер и локализация которых будет зависеть от основного заболевания;
- тошнота и рвота – в большинстве случаев они наступают после приема пищи;
- повышенный метеоризм;
- изжога, неприятный привкус во рту.
Дополнительно может присутствовать симптоматика анемии, в зависимости от тяжести ректального кровотечения.
Необходимо отметить, что в большинстве случаев характер болевых ощущений и клинической картины в целом дают возможность специалисту установить причину их появления, но поставить точный диагноз можно только путем проведения диагностических мероприятий.
Боли у беременных
Низ живота во время беременности может болеть по физиологическим и патологическим причинам. Почему после дефекации болит низ живота? Для начала поговорим о провоцирующих факторах, связанных с физиологией:
- гормональные перестройки. Прогестерон – гормон, отвечающий за нормальное течение беременности, вызывает усиление кровообращения в половых органах и разрастание кровеносных сосудов. Это может провоцировать появление болей ноющего или пульсирующего характера. Такие болевые вспышки могут возникать периодически;
- интенсивный рост матки приводит к натяжению маточных связок. Обычно женщин беспокоят тянущие и колющие боли, которые усиливаются при физических нагрузках или резкой смене положения;
- шевеление ребенка может вызвать стреляющие боли, которые сопровождаются появлением позывов в туалет по маленькому и по большому;
- тренировачные схватки перед родами, которые начинаются после тридцатой недели беременности. В этом случае болезненность проходит, а затем снова появляется.
Все же в некоторых случаях боль в кишечнике может быть опасным симптомом, требующим незамедлительной помощи. Рассмотрим причины появления патологических болей:
- внематочная беременность;
- угроза прерывания беременности;
- преждевременная отслойка плаценты;
- интоксикация;
- острый аппендицит;
- острый гастрит – воспаление желудка;
- синдром раздраженной кишки;
- холецистит;
- острый панкреатит;
- заболевания мочевыделительной системы, в частности, цистит.
При беременности боль после похода в туалет может возникать из-за гормональной перестройки
Диагностика
В первую очередь врач проводит физикальный осмотр пациента с пальцевым исследованием заднего прохода.
В ходе первичного осмотра врач должен:
- изучить полную клиническую картину;
- собрать личный и семейный анамнез;
- изучить историю болезни пациента;
- выяснить, принимал ли пациент какие-либо препараты, в том числе и народные средства, для устранения симптоматики.
Обязательно проводятся следующие лабораторные и инструментальные методы исследования:
- общий и биохимический анализ крови;
- анализ каловых масс – на скрытую кровь и общий;
- колоноскопия;
- ирригоскопия;
- ректороманоскопия;
- УЗИ брюшной полости;
- УЗИ органов малого таза;
- тест на онкомаркеры;
- гистологическое исследование, если причиной боли является образование в прямой кишке.
Колоноскопия
Исходя из результатов клинических исследований, а также принимая во внимание данные, которые были установлены клиницистом в ходе первичного осмотра, определяется тактика терапевтических мероприятий.
Возможные причины
К безобидным причинам можно отнести ситуации, когда нет возможности соблюсти гигиену (длительная поездка, отсутствие туалета, к примеру, в походе и т.д.). Из-за этого у мужчины может появиться умеренный зуд в заднем проходе, который проходит после принятия ванны и обработки анальной зоны увлажняющим кремом.
Все остальные случаи могут быть вызваны следующими заболеваниями:
- Геморрой.
- Простатит.
- Глисты.
- Аллергия.
- Злокачественные опухоли кишечника.
- Кандидоз.
- Хламидиоз.
Аллергия по статистике встречается в каждом третьем случаи, когда мужчины обращаются с жалобами в перианальной зоне.
Распространенное заболевание, связанное с особенностями образа жизни и работы. Встречается чаще у мужчин после 40 лет, чья работа связана с длительным нахождением в положении сидя и сильными физическими нагрузками. В зоне риска следующие профессии:
-
дальнобойщики;
- таксисты;
- офисные рабочие;
- сапожники;
- грузчики;
- профессиональные спортсмены.
Геморрой развивается не сразу и имеет несколько стадий, которым характерны свои симптомы. На начальной стадии ощущается жжение и зуд в заднем проходе. В дальнейшем к ним присоединяются чувство инородного тела в анусе и болевые ощущения во время ходьбы. В запущенных случаях возле заднего прохода появляются твердые шишки, боль ощущается даже в покое, а после дефекации может идти кровь. Геморрой успешно поддается лечению на начальной стадии. Применяются мази, таблетки и ректальные свечи. В запущенных случаях может потребоваться хирургическое вмешательство.
Все больше набирающее распространенность среди молодых мужчин заболевание, которое может привести к ряду неприятных симптомов. Учитывая вялотекущее течение простатита, все чаще встречается хроническая форма этого недуга, для которой характерны следующие признаки:
- тянущая боль в пояснице;
- зуд в заднем проходе после туалета;
- подтекание мочи после завершения мочеиспускания ;
- дискомфорт в копчике при сидении;
- болевые ощущения после семяизвержения .
При бактериальном простатите появляются белые выделения из головки пениса и неприятный запах после мочеиспускания.
Простатит редко протекает в одиночку, поэтому в диагностике огромное значение играет исключение скрытых ЗППП. Такими часто оказываются хламидиоз, уретрит и гонорея. Лечение длительное, эффективность будет зависеть от правильно подобранных препаратов.
Может показаться удивительным, но среди взрослых мужчин также диагностируется множество случаев поражения разными видами глистов. В зоне риска работники рыбных и мясных цехов. Однако чаще всего причина кроется в домашних питомцах, которые владельцы забывают или не считают нужным глистовать. Но, именно они по статистике считаются самыми распространенными переносчиками глистных инвазий. Характерный симптом для этого недуга – зуд в области заднего прохода, который не стихает ни днем, ни ночью. К этому можно также добавить диарею, рвоту и снижение аппетита.
Причина, по которой у мужчины может жечь и зудеть задний проход – аллергия. Развивается стремительно, на коже появляются большие красные пятна и волдыри, которые ужасно чешутся. Вызвать такую реакцию могут следующие причины:
- средства личной гигиены;
- презервативы;
- лубриканты;
- нательное белье;
- прием антибиотиков.
Лечение
Курс базисной терапии будет направлен в первую очередь на устранение первопричинного фактора. Надо отметить, что далеко не всегда устранить данный симптом, точнее, причину его появления, можно путем консервативных мероприятий. Если этиологией выступает образование в прямой кишке или геморрой, то основой терапии будет операбельное вмешательство с последующим реабилитационным периодом.
Фармакологическая часть терапевтических мероприятий может основываться на таких препаратах, как:
- ректальные свечи и мази для устранения неприятной симптоматики в виде зуда и жжения в области заднего прохода;
- антибактериальные;
- нестероидные противовоспалительные;
- седативные;
- спазмолитики;
- обезболивающие.
Дополнительно назначаются физиотерапевтические мероприятия:
- УВЧ;
- новокаиновые блокады;
- очистительные масляные клизмы с обезболивающими препаратами.
Практически во всех клинических случаях дополнительно назначается диетическое питание.
Определенный диетический стол врач определяет в индивидуальном порядке, но есть и несколько общих рекомендаций:
- пища должна быть жидкой, пюреобразной;
- еда должна употребляться только в теплом виде;
- оптимальной кулинарной обработкой является отваривание, приготовление на пару, тушение или запекание;
- дробное питание, но частое – временные интервалы не менее двух часов, запивать пищу нельзя.
При хронических заболеваниях соблюдение диеты должно быть постоянным. По рекомендации врача список разрешенных продуктов или суточная калорийность может меняться.
Дальнейшие прогнозы будут зависеть только от первопричинного фактора, но также многое зависит от того, своевременно ли было начато лечение, каковы общие показатели здоровья пациента.
Неприятные ощущения при геморрое
Диагностировать такое заболевание, как геморрой в начальных стадиях развития, практически невозможно.
Только сформировавшийся геморроидальный узел может вообще никак не проявлять себя, за редким исключением вызывая некоторое жжение или зуд после дефекации.
Болевые ощущения появляются, когда начинается фаза обострения и принимают отчетливый характер в таких случаях:
- Когда в венах наружного геморроидального узла начинает сворачиваться кровь. Образовавшийся тромб и воспаление вызывает сильные болевые синдромы.
- В случаях, когда происходит выпадение внутреннего узла. Такая патология возникает при третьей стадии геморроя после дефекации. При вправлении узла на место боль не чувствуется, при выпадении – болевые ощущения носят умеренный характер.
- Тромбоз внутренних узлов – неприятная фаза болезни, сопровождающаяся дискомфортом, сильными болями. Такое состояние требует срочного обращения к специалистам.
Заболевание может проявится в таких дополнительных симптомах, как появление крови при дефекации, неприятного чувства появления в заднем проходе инородного тела.
Профилактика
Что касается профилактических рекомендаций, то здесь следует придерживаться общих требований:
- вести активный образ жизни;
- правильно питаться;
- своевременно лечить гастроэнтерологические и проктологические заболевания;
- если имеет место анальный секс, то обязательно использовать специальные смазки и барьерные контрацептивы.
Если имеют место симптомы, которые описаны выше, следует обращаться за медицинской помощью, а не проводить лечение самостоятельно.
Каковы причины жжения в заднем проходе у мужчины?
Жжение в анальной области – типичный симптом различных заболеваний кишечника и мочеполовой сферы. С подобной деликатной проблемой не каждый мужчина решится нанести визит врачу. И все-таки откладывать обследование не стоит. Дискомфорт в заднем проходе может быть проявлением серьезной патологии, справиться с которой без участия специалиста не получится. Чем раньше будет найдена причина такого состояния, тем эффективнее будет назначенное лечение и меньше риск опасных осложнений.
Геморрой — одна из возможных причин жжения в заднем проходе
Апоплексия яичника
Под непонятным для многих среднестатистических граждан словом – апоплексия, кроется известное всем кровоизлияние. В данном случае речь идет о попадании крови в мягкие ткани яичника. Это заболевание напрямую связано с овуляцией, и возникать по иным причинам не может.
Апоплексия может появиться из-за повышенных физических нагрузок в предменструальный период, грубого полового акта и прочих механических воздействий на внутренние половые органы. Очень важно понимать, что разрыв кровеносных сосудов может привести к внутрибрюшному кровотечению, остановить которое реально будет лишь с помощью экстренного хирургического вмешательства. Определить слишком сильную апоплексию можно по состоянию больной – отмечается резкое побледнение кожных покровов, в некоторых случаях наблюдается даже потеря сознания.
Причины и основные симптомы запора
Запор или констипация — это явление знакомое всем без исключения. Чаще всего запор является следствием:
- неправильного питания — если в организм поступает недостаточное количество грубых пищевых волокон, которые стимулируют моторную функцию толстого кишечника;
- недостаточного потребления жидкости — если человек мало пьет, каловые массы густеют и тяжелее продвигаются по кишечнику, растягивая его стенки и нанося микротравмы;
- приема медикаментов — есть некоторые лекарственные средства, вызывающие запор (об этом можно прочитать в инструкции по применению);
- малоподвижного образа жизни вследствие чего нарушается работа мускулатуры кишки;
- дивертикул, заворотов, спаек, опухолей и иных патологий в кишечнике, которые могут вызвать препятствия по пути следования каловых масс;
- некоторые патологии эндокринной системы могут вызвать замедление обменных процессов в организме.
Спастические запоры могут являться следствием длительного нервного перенапряжения. У женщин запор может наблюдаться во время беременности, а 40% дам детородного возраста сталкиваются с запором с болевыми ощущениями каждый месяц за 4-5 дней перед месячными.
Кроме этого, запоры вызывают заболевания ЖКТ:
- обострение хронического гастрита;
- хронический панкреатит;
- холецистит;
- дискинезия;
- дивертикулез;
- язвы желудка;
- кишечная непроходимость.
Запором считается состояние, когда:
- опорожнение кишечника не наступает в течение двух дней;
- кал выходит твердый и сухой, иногда шариками;
- после дефекации остается чувство неполного опорожнения кишечника.
Чем опасен продолжительный запор с болью
Итак, мы выяснили может ли при запоре болеть низ живота и какие заболевания могут сопровождаться запорами с болью. Осталось выяснить, чем опасен продолжительный запор сопровождающийся болевыми ощущениями:
- при продолжительном растяжении стенок кишечника развивается воспалительное заболевание дивертикулез. На стенках кишки образуются выпячивания — дивертикулы, которые в свою очередь могут стать причиной болей в животе, кишечной непроходимости и даже перитонита;
- может развивается каловая интоксикация, симптомами которой является плохое самочувствие, снижение работоспособности и снижение трудоспособности. В некоторых случаях интоксикация каловыми массами может привести к гибели;
- повышенный уровень токсинов в организме может привести к развитию патологии печени и разрушению её клеток;
- натуги при запорах обязательно приведут к развитию геморроя;
- твердые каловые массы, продвигаясь по кишечнику, травмируют его, что вызывает образование микротрещин и последующее развитие воспалительных заболеваний кишечника.
У человека склонного к запорам портится кожа (сохнет и принимает сероватый оттенок), выпадают волосы, появляется перхоть, расслаиваются ногти. У мужчин продолжительные констипации негативно сказываются на состоянии предстательной железы.
Если запор — спутник жизни, нельзя пускать такое состояние на самотек. Кишечник выводит в течение жизни из организма огромное количество канцерогенов. Нельзя допускать, чтобы они застаивались в кишке. В противном случае воздействие канцерогенов на организм вызовет мутации клеток и появление атипичных клеток. Раковая опухоль у людей страдающих запорами чаще и обнаруживается в том месте, где скапливаются остатки кала — в слепой или в сигмовидной кишке, в печеночном и в селезеночном углу.
Запор может указывать и на опасную для жизни патологию — кишечную непроходимость. Для спасения человека при кишечной непроходимости часто требуется проведение срочной хирургической операции.
Эндометриоз
Данное заболевание способно поражать гениталии, матку, причем как с внутренней, так и внешней стороны, а также придатки. Патологические клетки быстро распространяются внутри брюшной полости, провоцируя постепенное увеличение болезненных ощущений. Примечательно, что наибольшие рези наблюдаются именно в предменструальный период или непосредственно во время овуляции.